leukémia
a Martina Feichter, lekárska redaktorka a biológkaMartina Feichter vyštudovala biológiu na voliteľnej lekárni v Innsbrucku a taktiež sa ponorila do sveta liečivých rastlín. Odtiaľ už nebolo ďaleko k ďalším medicínskym témam, ktoré ju dodnes uchvátili. Vyučila sa ako novinárka na Axel Springer Academy v Hamburgu a pre pracuje od roku 2007 - najskôr ako redaktorka a od roku 2012 ako nezávislá spisovateľka.
Viac o expertoch na Všetok obsahu kontrolujú lekárski novinári.
Termín leukémia označuje rôzne rakoviny krvotvorného systému („rakovina krvi“). Všetky majú spoločné to, že degenerované biele krvinky (leukocyty) sa nekontrolovane množia. Už to naznačuje názov: „Leukémia“ v preklade znamená „biela krv“. Prečítajte si viac o príznakoch, príčinách, liečbe a prognóze leukémie tu!
Kódy ICD pre túto chorobu: Kódy ICD sú medzinárodne uznávané kódy pre lekárske diagnózy. Môžu sa nachádzať napríklad v listoch lekárov alebo na potvrdeniach o práceneschopnosti. C91C95C93C92C94D47
Leukémia: Rýchla referencia
- Čo je to leukémia? Skupina rakovín hematopoetického systému. Tiež sa nazýva "rakovina krvi" alebo "leukóza".
- Bežné formy: Akútna myeloidná leukémia (AML), akútna lymfoblastická leukémia (ALL), chronická myeloidná leukémia (CML), chronická lymfocytová leukémia (CLL; vlastne forma lymfoidnej rakoviny)
- Možné príznaky: únava a vyčerpanie, znížená výkonnosť, ľahká únava, bledá pokožka, sklon ku krvácaniu a tvorbe modrín (hematómy), sklon k infekciám, horúčka z neznámej príčiny, strata hmotnosti, nočné potenie atď.
- Frekvencia: Každý rok sa v Nemecku vyvinie leukémiu u 13 700 ľudí, väčšinou vo veku 60 až 70 rokov. Muži sú postihovaní o niečo častejšie ako ženy. Asi štyri percentá pacientov sú deti mladšie ako 15 rokov.
- Liečba: v závislosti od typu a štádia leukémie; napríklad chemoterapia, inhibítory tyrozínkinázy, interferóny, monoklonálne protilátky, radiačná terapia, transplantácia kmeňových buniek atď.
- Prognóza: Akútna leukémia je často vyliečiteľná, ak je včas rozpoznaná a liečená. Pri chronickej leukémii môže terapia mnohým pacientom predĺžiť dobu prežitia. Vysokorizikovú transplantáciu kmeňových buniek je možné vyliečiť iba tu.
Leukémia: príznaky
Leukémia sa môže náhle prejaviť príznakmi a rýchlo postupovať. Lekári potom hovoria o akútnej leukémii. V ostatných prípadoch sa rakovina krvi vyvíja pomaly a zákerne. Potom je to chronická leukémia.
Ako leukémia narúša krvotvorbu

Akútna leukémia: príznaky
Príznaky akútnej leukémie sa vyvíjajú pomerne rýchlo. Príznaky akútnej lymfatickej leukémie (ALL) a akútnej myeloidnej leukémie (AML) zahŕňajú:
- znížený výkon
- pretrvávajúca horúčka
- nočné potenie
- únava
- Strata váhy
- Bolesť kostí a kĺbov (najmä u detí s ALL)
Telo pacienta produkuje veľké množstvo nezrelých bielych krviniek (leukocytov). Tieto vytesňujú zdravé krvinky, tj. Zrelé leukocyty, červené krvinky (erytrocyty) a krvné doštičky (trombocyty). To spôsobuje ďalšie príznaky leukémie. Nedostatok červených krviniek vedie k anémii (anémii). Postihnutí napríklad trpia:
- bledosť
- Závodné srdce
- lapanie po dychu
- závrat
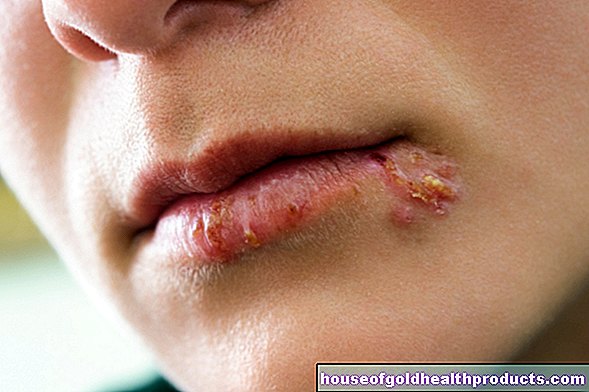
Nedostatok krvných doštičiek (trombocytov) pri akútnej leukémii často spôsobuje zvýšený sklon ku krvácaniu. Pacienti napríklad často krvácajú ďasná alebo krvácajú z nosa. Pri poranení trvá dlhšie, než je obvyklé, kým rana prestane krvácať. Okrem toho pacienti dostávajú viac modrín (hematómov) - ďalší typický znak. Ak je závažný nedostatok krvných doštičiek (trombocytopénia), v koži dochádza k červenému krvácaniu, takzvaným petechiám.
Leukémia môže tiež oslabiť imunitný systém. Výsledkom je, že pacienti často trpia odolnými infekciami, ako sú zápaly v ústnej dutine, ktoré sa zle hoja. Dôvod: telo pacienta má príliš málo funkčných bielych krviniek - a tie zvyčajne slúžia na ochranu pred infekciou. Imunitný systém pri leukémii je teda celkovo oslabený.
Ďalšie možné príznaky leukémie sú:
- bezbolestne zdurené lymfatické uzliny
- zväčšená pečeň a slezina
- Vyrážky
- Premnoženie ďasien
Chronická leukémia: príznaky
Chronická leukémia začína pomaly. V prvých mesiacoch alebo dokonca rokoch mnoho pacientov nemá žiadne príznaky. Niektorí uvádzajú iba všeobecné príznaky, ako je únava a znížená výkonnosť. Spravidla nie sú rozpoznané ako príznaky leukémie. Preto väčšina pacientov lekára nenavštívi. Príznaky chronickej leukémie, ktoré sa podobajú na akútny priebeh, sa vyvíjajú až v pokročilom štádiu.
Chronická myeloidná leukémia (CML) je rozdelená do troch fáz, v ktorých je choroba stále agresívnejšia. Toto je tiež možné vidieť na príznakoch leukémie:
- Chronická fáza: Tu je počet bielych krviniek abnormálne zvýšený (leukocytóza) a slezina je zväčšená (splenomegália). Ten posledný môže spôsobiť pocit tlaku v ľavej hornej časti brucha. Medzi ďalšie príznaky leukémie v tejto fáze patrí únava a znížená výkonnosť.
- Fáza zrýchlenia (prechodová fáza): Počet leukocytov stále rastie. Súčasne klesá počet červených krviniek a krvných doštičiek. Typickými príznakmi CML sú teraz bledosť pokožky, búšenie srdca, dýchavičnosť a časté krvácanie z nosa a ďasien. Môže sa objaviť aj nočné potenie a horúčka. Pečeň sa stále viac zväčšuje.
- Výbušná kríza (nárazová vlna): V tejto poslednej fáze ochorenia kostná dreň uvoľňuje do krvi veľké množstvo nezrelých prekurzorov krviniek (takzvané myeloblasty a promyelocyty). To spôsobuje príznaky, ktoré sú podobné príznakom akútnej leukémie. Väčšinou pacienti čoskoro zomrú.
Pomaly postupuje aj chronická lymfatická leukémia (CLL). Preto je v ich názve uvedený výraz „leukémia“. V skutočnosti nejde o rakovinu krvi, ale o špeciálnu formu rakoviny lymfatických žliaz (malígny lymfóm).
Prehľad typov leukémie
Štyrmi hlavnými formami leukémie sú:
|
Leukemická forma |
Poznámky |
|
Akútna myeloidná leukémia (AML) |
- začína celkom náhle a postupuje rýchlo - najčastejšia akútna leukémia - asi polovica pacientov je starších ako 70 rokov |
|
Chronická myeloidná leukémia (CML) |
- pomalý, zákerný kurz (okrem poslednej fázy: výbuchová kríza) - Priemerný vek nástupu je 50 až 60 rokov - veľmi zriedkavo u detí |
|
Akútna lymfocytová leukémia (VŠETKY) |
- začína celkom náhle a rýchlo postupuje - najbežnejší zo všetkých foriem leukémie - najmä u detí (ALL je najčastejším typom rakoviny u detí); dospelí pacienti zvyčajne starší ako 80 rokov |
|
Chronická lymfocytová leukémia (CLL) |
- pomalý, plazivý kurz - najčastejšia leukémia u dospelých; priemerný vek nástupu je medzi 70 a 75 rokmi - nepočíta sa do „skutočnej“ leukémie, ale do rakoviny lymfatických uzlín (malígny lymfóm) |
Existujú aj iné typy leukémie, ale sú veľmi zriedkavé. Jedným z príkladov je vlasatobunková leukémia.
Takzvané myelodysplastické syndrómy (MDS) súvisia s leukémiou. Ide tiež o chronické ochorenia kostnej drene, pri ktorých sa tvoria nedostatočne funkčné krvinky. Príznaky sú podobné chronickej myeloidnej leukémii. Na začiatku sú však menej výrazné. U asi 25 až 30 percent pacientov sa myelodysplastický syndróm skôr alebo neskôr zmení na plne rozvinutú leukémiu, konkrétne akútnu myeloidnú leukémiu.
Myeloidná leukémia
Myeloidná leukémia pochádza z takzvaných myeloidných prekurzorových buniek v kostnej dreni. Z týchto progenitorových buniek sa vyvíjajú normálne červené krvinky, krvné doštičky, granulocyty a monocyty. Posledné dve sú podskupinami bielych krviniek.
Keď ale myeloidné progenitorové bunky degenerujú a začnú nekontrolovane rásť, vzniká myeloidná leukémia. Lekári v závislosti od priebehu rozlišujú medzi akútnou myeloidnou leukémiou (AML) a chronickou myeloidnou leukémiou (CML). Obe formy rakoviny krvi sú najčastejšie u dospelých. AML je oveľa bežnejší ako CML.
Viac o dvoch formách myeloidnej rakoviny krvi si môžete prečítať v článku Myeloidná leukémia.
Lymfatická leukémia
Lymfatická leukémia pochádza z rôznych prekurzorov krviniek ako myeloidná rakovina krvi: Tu degenerujú takzvané lymfatické prekurzorové bunky. Z nich proti lymfocytom. Táto podskupina bielych krviniek je veľmi dôležitá pre cielenú (špecifickú) obranu proti cudzím látkam a patogénom (špecifická imunitná obrana).
-
„Nezakopávaj hlavu do piesku“
Tri otázky pre
Prof. Dr. med. Marcus Hentrich,
Vnútorná onkológia -
1
Prečo má niekto leukémiu?
Prof. Dr. med. Marcus Hentrich
To je určite otázka, ktorú si kladie každý, koho sa to týka. Odpoveď znie: nevieme. Existujú rizikové faktory, ako je zvýšené rádioaktívne žiarenie, ale tieto sa zvyčajne nevzťahujú na bežných nemeckých občanov. Takmer vždy ide o náhodné zmeny v genetickom materiáli buniek, ktoré tam prebiehajú. Nie je úplne jasné, prečo to teraz dostáva pán Müller a nie pán Schuster.
-
2
Kedy potrebujete darovanie kmeňových buniek s leukémiou?
Prof. Dr. med. Marcus Hentrich
Alogénna transplantácia kmeňových buniek - napríklad s kmeňovými bunkami od rodinných príslušníkov - je veľmi účinná, ale aj riskantná terapia. Preto sa používa iba pri určitých formách akútnej leukémie. A to iba vtedy, ak nepriaznivá génová konštelácia povedie k zlej prognóze. Potom to však môže výrazne zvýšiť šance na zotavenie. S pacientom musíte zvážiť, či príležitosti prevažujú nad rizikami.
-
3
Ako môžem podporiť svoje zotavenie?
Prof. Dr. med. Marcus Hentrich
Takáto diagnóza vás prirodzene vyhodí zo života. Ale nezakopávajte hlavu do piesku, pokúste sa nájsť pre seba najlepšiu trasu. Nezostávajte v posteli, pohybujte sa, udržiavajte sa v kondícii. Pomôcť môže aj dobrá sieť alebo svojpomocné skupiny. Vyžaduje si to veľkú podporu, získajte ju.
-
Prof. Dr. med. Marcus Hentrich,
Vnútorná onkológiaProd. Dr. med. Marcus Hentrich je lekársky riaditeľ a hlavný lekár, ako aj špecialista na vnútorné lekárstvo, hematológiu a onkológiu na Rotkreuzklinikum v Mníchove.
Aj tu sa hovorí o akútnej lymfatickej leukémii (ALL) alebo chronickej lymfatickej leukémii (CLM) v závislosti od priebehu ochorenia. ALL je najčastejším typom rakoviny krvi u detí a mladistvých. CLL sa na druhej strane typicky vyskytuje u starších dospelých. Len kvôli svojmu priebehu sa označuje ako „leukémia“ (rakovina krvi). CLL je vlastne forma rakoviny lymfatických žliaz-je to jeden z takzvaných nehodgkinských lymfómov.
Viac o týchto dvoch nádorových ochoreniach sa dozviete v článku Lymfatická leukémia.
Leukémia vlasatých buniek
Leukémia vlasatých buniek (alebo vlasatobunková leukémia) je veľmi zriedkavá rakovina. Platí pre nich to isté, čo pre chronickú lymfatickú leukémiu: Časť názvu „leukémia“ iba naznačuje, že choroba je ako rakovina krvi. Je však priradený rakovine lymfatických uzlín (presnejšie: nehodgkinskému lymfómu).
Časť názvu „vláskové bunky“ pochádza zo skutočnosti, že rakovinové bunky majú predĺženia podobné vlasom.
Leukémia vlasatobuniek sa vyskytuje iba v dospelosti. Muži to dostávajú oveľa častejšie ako ženy. Chronické ochorenie nie je veľmi agresívne. Väčšina pacientov má normálnu dĺžku života.
Všetko, čo potrebujete vedieť o tejto rakovine, sa dočítate v článku Hairy Cell Leukemia.
Leukémia v detstve
Leukémia je predovšetkým chorobou dospelých: tvorí asi 96 percent všetkých pacientov. Ak sa u detí vyvinie leukémia, takmer vždy ide o akútnu lymfatickú leukémiu (ALL). Na druhom mieste je akútna myeloidná leukémia (AML). Chronická leukémia je u detí veľmi zriedkavá.
Ak je akútna rakovina krvi objavená a liečená už v detstve, šance na vyliečenie sú dobré. Na porovnanie, akútna leukémia má u dospelých zlú prognózu.
Všetko potrebné o rakovine krvi u detí sa dozviete v článku Leukémia u detí.
Leukémia: liečba
Liečba leukémie je individuálne prispôsobená každému pacientovi. Tu zohrávajú úlohu rôzne faktory. Okrem veku a celkového zdravotného stavu pacienta ide predovšetkým o priebeh ochorenia (akútneho alebo chronického).
Akútna leukémia: liečba
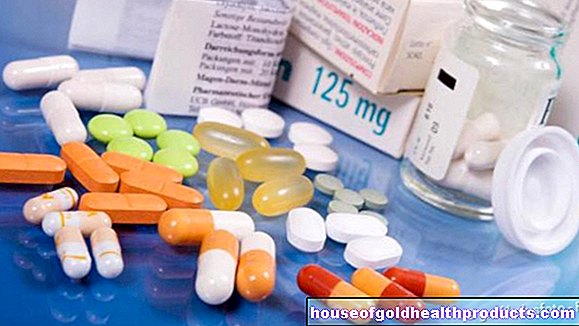
Pacienti by mali začať s chemoterapiou čo najskôr po diagnostikovaní „akútnej leukémie“. Považuje sa za najdôležitejšiu terapeutickú metódu akútneho rakoviny krvi. Pacient dostáva špeciálne lieky, takzvané cytostatiká (chemoterapeutiká). Zabraňujú rastu rakovinotvorných buniek (a ďalších rýchlo sa deliacich buniek). Poškodené bunky sa už nemôžu množiť. Potom sú rozpoznané vlastnými kontrolnými mechanizmami tela a špecificky sa rozpadajú.
Cytostatické lieky sa zvyčajne podávajú vo forme infúzie priamo do žily (vo forme infúzie), ale príležitostne sa podávajú aj vo forme tabliet. Môžu byť podávané jednotlivo alebo v kombinácii a v rôznych dávkach. Chemoterapiu je tak možné individuálne prispôsobiť každému pacientovi. Liečba sa tiež vykonáva v cykloch: pacient dostáva cytostatiká jeden deň alebo niekoľko dní za sebou. Nasleduje prestávka v liečbe (dni až mesiace) pred začiatkom nového cyklu. Väčšina pacientov s rakovinou dostane v priemere štyri až šesť takýchto cyklov chemoterapie.
Liečba akútnej leukémie prebieha v zásade v troch fázach, ktoré spolu môžu trvať mesiace a roky:
- Indukčná terapia: Pacienti tu podstupujú silnú chemoterapiu, ktorá má podľa možnosti eliminovať všetky rakovinové bunky a zmierniť najťažšie príznaky. Liečba sa zvyčajne vykonáva ako hospitalizovaný v nemocnici.
- Konsolidačná terapia: Je navrhnutý tak, aby „upevnil“ úspech indukčnej terapie. Okrem toho mnohí pacienti dostávajú upravenú chemoterapiu na odstránenie všetkých zostávajúcich rakovinových buniek.
- Udržiavacia terapia: Cieľom je stabilizovať úspešnosť liečby a zabrániť relapsu (relapsu). Udržiavacia terapia sa môže u jednotlivých pacientov veľmi líšiť. Cytostatiká sa často podávajú vo forme tabliet najmenej rok.
Indukčná terapia môže byť taká úspešná, že v krvi a kostnej dreni pacienta nemožno detegovať prakticky žiadne rakovinové bunky. Lekári potom hovoria o odpustení. To však neznamená, že sa leukémia vylieči. Jednotlivé rakovinové bunky ešte mohli prežiť. Preto sú potrebné ďalšie terapeutické kroky (konsolidačná terapia).
Po udržiavacej terapii nasleduje následná starostlivosť: pacientovi sa pravidelne vyšetruje krv a kostná dreň. Ak dôjde k relapsu, rakovinové bunky sa dajú včas odhaliť týmto spôsobom. Následná starostlivosť je navyše o liečení akýchkoľvek vedľajších účinkov a dlhodobých účinkov predchádzajúcej chemoterapie.
Ďalšie možnosti terapie
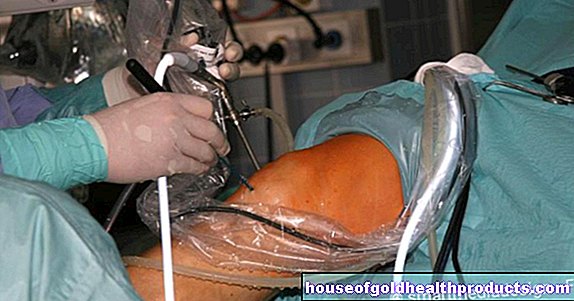
Niekedy je súčasťou liečby leukémie aj transplantácia kmeňových buniek. Kmeňové bunky sú „materskými bunkami“, z ktorých pochádzajú (a na celý život) všetky krvinky v kostnej dreni.Pred transplantáciou vysokodávkovaná chemoterapia (a možno aj celotelové žiarenie) zničí prakticky všetku kostnú dreň pacienta a (dúfajme) aj všetky rakovinové bunky. Potom sú zdravé kmeňové bunky prenesené k pacientovi ako transfúzia. Bunky sa usadzujú v dreňových dutinách kostí a produkujú nové zdravé krvinky.
Pri leukémii sa kmeňové bunky zvyčajne prenášajú od zdravého darcu (alogénna transplantácia kmeňových buniek). Zriedkavejšie sa to týka kmeňových buniek od samotného pacienta, ktoré mu boli odobraté pred zničením kostnej drene (autológna transplantácia kmeňových buniek). Terapeutická metóda je obzvlášť užitočná vtedy, ak iné liečebné postupy (najmä chemoterapia) nefungujú dostatočne alebo ak pacient trpí relapsom.
Mnoho pacientov s akútnou lymfoblastickou leukémiou (ALL) dostáva okrem chemoterapie aj radiačnú terapiu. Na jednej strane je hlava preventívne ožiarená, pretože rakovinové bunky častejšie útočia na mozog. Na druhej strane je možné žiarenie použiť na špecifickú liečbu malígnych lymfatických uzlín (napríklad v oblasti prsníkov).
Chronická leukémia: liečba
Chronická myeloidná leukémia (CML) sa väčšinou objavuje v chronickej stabilnej fáze ochorenia (pozri vyššie). Lekár potom zvyčajne predpíše takzvané inhibítory tyrozínkinázy (napríklad imatinib). Tieto lieky pôsobia veľmi špecificky proti bunkám rakoviny krvi: Inhibujú rastové signály v bunkách. To môže zastaviť chorobu na mnoho rokov. Inhibítory tyrozínkinázy sa užívajú ako tablety, zvyčajne na celý život.
Súčasne sa pacientovi pravidelne kontroluje krv a kostná dreň. Ak sa napríklad krvné hodnoty alebo stav pacienta zhoršia, znamená to, že CML prechádza do ďalšej fázy (akceleračná fáza). Lekár potom zmení liečbu liekom: predpíše ďalšie inhibítory tyrozínkinázy. Takýmto spôsobom je možné ochorenie u mnohých pacientov dostať späť do chronicky stabilnej fázy.
Ak to nefunguje, môže byť možnosťou alogénna transplantácia kmeňových buniek - t.j. transplantácia zdravých, krvotvorných kmeňových buniek od darcu. Zatiaľ je to jediná forma terapie, ktorá má šancu úplne vyliečiť chronickú myeloidnú leukémiu. Je to však veľmi riskantné. Preto sa u každého pacienta vopred starostlivo zvážia prínosy a možné riziká liečby.
V ktoromkoľvek štádiu ochorenia sa stav pacienta môže v krátkom časovom období výrazne zhoršiť. Potom lekári hovoria o výbuchovej kríze. Rovnako ako pri akútnej leukémii dostávajú postihnutí väčšinou intenzívnu chemoterapiu. Človek sa teda snaží čo najrýchlejšie potlačiť prejavy choroby. Akonáhle sa stav pacienta zlepší a stabilizuje, môže byť užitočná transplantácia kmeňových buniek.
Niektorí pacienti s CML sú liečení interferónmi. Ide o látky posla, s ktorými bunky imunitného systému navzájom komunikujú. Môžu inhibovať rast rakovinových buniek. Avšak, podobne ako chemoterapia, interferóny sú zvyčajne menej účinné pri CML ako inhibítory tyrozínkinázy opísané vyššie.
Neplatí to však vždy: inhibítory tyrozínkinázy fungujú najlepšie u pacientov, ktorých rakovinové bunky majú takzvaný „Philadelphský chromozóm“. Hovorí sa tomu charakteristicky zmenený chromozóm 22. Nájdeme ho u viac ako 90 percent všetkých pacientov s CML. Ostatní pacienti nemajú zmenený chromozóm. Liečba inhibítormi tyrozínkinázy preto často s nimi nefunguje tak dobre. Potom môže byť potrebné zmeniť terapiu a použiť napríklad interferóny.
Chronická lymfatická leukémia (CLL) nevyžaduje u mnohých pacientov dlhodobú liečbu. Lekári začnú liečbu - prispôsobenú každému jednotlivému pacientovi až vtedy, keď sa krvné hodnoty zhoršia alebo sa objavia príznaky v pokročilom štádiu.
Mnoho chorých napríklad dostáva chemoterapiu plus takzvané monoklonálne protilátky (imunochemoterapia alebo chemoimunoterapia): Umelo vyrobené protilátky sa špecificky viažu na rakovinové bunky, a tým ich označujú pre imunitný systém. Oba typy terapií sa príležitostne používajú jednotlivo.
Ak rakovinové bunky vykazujú určité genetické zmeny, môže byť užitočná liečba inhibítormi tyrozínkinázy. Tieto lieky blokujú patologicky zmenený enzým, ktorý podporuje rast rakovinových buniek.
Ak iné liečebné postupy nefungujú alebo ak sa pacient relapsuje neskôr, lekári niekedy urobia transplantáciu kmeňových buniek: Po agresívnej chemoterapii sa zdravé krvotvorné kmeňové bunky od darcu (alogénna transplantácia kmeňových buniek) prenesú na pacientov s CLL. Táto riziková liečba je vhodná len pre mladých alebo veľmi zdatných pacientov.
Sprievodné opatrenia (podporná terapia)
Okrem liečby leukémie pomocou chemoterapie, rádioterapie a podobne sú veľmi dôležité aj podporné opatrenia. Slúžia napríklad na zníženie symptómov ochorenia a následkov liečby. To môže výrazne zlepšiť pohodu a kvalitu života pacienta.
Napríklad nevoľnosť a vracanie sú bežnými a veľmi nepríjemnými vedľajšími účinkami chemoterapie na leukémiu (a iné rakoviny). Môžu byť zmiernené špeciálnymi liekmi (antiemetikami).
Zvýšená citlivosť na infekcie je tiež vážnym problémom leukémie. Samotná choroba aj chemoterapia oslabujú imunitný systém. Potom je menej schopný bojovať s patogénmi. To podporuje infekcie, ktoré potom môžu byť tiež veľmi ťažké. Niekedy sa dokonca stanú životu nebezpečnými! Starostlivá hygiena a prostredie s čo najmenším počtom zárodkov sú preto pre pacientov s leukémiou veľmi dôležité. Mnohým sa podávajú aj antibiotiká na prevenciu alebo liečbu bakteriálnych infekcií. Existujú aj špeciálne prostriedky proti plesňovým infekciám, takzvané antimykotiká.
Cieľovým spôsobom sa často dajú liečiť aj ďalšie ťažkosti, napríklad anémia (anémia) krvnými transfúziami a bolesť vhodnými liekmi proti bolesti.
Leukémia: príčiny a rizikové faktory
Príčiny rôznych typov rakoviny krvi nie sú doteraz jasne objasnené. Odborníci však identifikovali niekoľko rizikových faktorov, ktoré rozvoj leukémie podporujú. Tie obsahujú:
Genetická predispozícia: Riziko leukémie je o niečo vyššie, ak sa rakovina vo vašej rodine vyskytuje častejšie. Niektoré genetické choroby ich robia náchylnejšími na rakovinu krvi. Napríklad ľudia s trizómiou 21 (Downov syndróm) majú 20 -krát vyššie riziko akútnej myeloidnej leukémie (AML) ako ľudia bez tejto genetickej zmeny.
Vek: Vývoj akútnej myeloidnej leukémie (AML) je ovplyvnený vekom: riziko ochorenia sa zvyšuje s vekom. To isté platí pre chronickú myeloidnú leukémiu (CML) a chronickú lymfatickú leukémiu (CLL). Naproti tomu akútna lymfatická leukémia (ALL) sa vyskytuje hlavne v detstve.
Fajčenie: Vedci odhadujú, že fajčenie je zodpovedné za približne desať percent všetkých leukemických chorôb. Napríklad aktívni fajčiari majú o 40 percent vyššie riziko akútnej myeloidnej leukémie (AML) ako ľudia, ktorí nikdy nefajčili. V prípade bývalých fajčiarov je riziko ochorenia stále zvýšené o 25 percent.
Ionizujúce lúče: Ide o rôzne vysokoenergetické lúče, napríklad rádioaktívne lúče. Poškodzujú genetickú výbavu - najmä v tých telesných bunkách, ktoré sa často delia. Patria sem aj krvotvorné bunky v kostnej dreni. V dôsledku toho sa môže vyvinúť leukémia. Platí: čím vyššia dávka žiarenia postihne telo, tým vyššie je riziko leukémie.
Také ionizujúce lúče sa používajú aj v radiačnej terapii proti rakovine. Môžu nielen zabíjať rakovinové bunky podľa želania, ale môžu tiež poškodiť genetický materiál v zdravých bunkách. V zriedkavých prípadoch to spôsobuje, že sa u pacientov vyvinie druhá rakovina spôsobená žiarením.
Röntgenové lúče sú tiež ionizujúce. Odborníci však predpokladajú, že príležitostné röntgenové vyšetrenie nemôže vyvolať leukémiu. Röntgenové snímky by sa však mali robiť iba vtedy, keď je to nevyhnutné. Pretože škody, ktoré lúče v tele spôsobia, sa môžu v priebehu života sčítať.
Chemické látky: Rôzne chemické látky môžu zvýšiť riziko leukémie. Patrí sem napríklad benzén a ďalšie organické rozpúšťadlá. Insekticídy (insekticídy) a pesticídy (herbicídy) sú tiež podozrivé z podpory rakoviny krvi.
Toto spojenie je isté pre určité lieky, ktoré sa skutočne používajú na liečbu rakoviny (napríklad cytostatiká): Môžu dlhodobo podporovať rozvoj leukémie. Lekári preto pred ich použitím navzájom starostlivo zvážia výhody a riziká takýchto liekov.
Vírusy: Niektoré vírusy (HTL vírusy I a II) sa podieľajú na vývoji veľmi zriedkavej formy leukémie. Táto takzvaná ľudská T-bunková leukémia postihuje predovšetkým ľudí v Japonsku. Tento variant rakoviny krvi je u nás extrémne vzácny.
Podľa súčasného stavu znalostí všetky ostatné formy leukémie (AML, CML, ALL, CLL atď.) Vznikajú bez zapojenia vírusov alebo iných patogénov.
Leukémia: vyšetrenia a diagnostika
Zatiaľ čo chronická leukémia zvyčajne zostáva dlhý čas bez symptómov, akútne formy začínajú relatívne náhle a rýchlo postupujú. Príznaky ako znížený výkon, bledosť, búšenie srdca, časté krvácanie z nosa alebo pretrvávajúca horúčka sa vyskytujú aj pri mnohých ďalších a niekedy aj neškodných ochoreniach. Preto nie sú vždy braní vážne. Pri takýchto sťažnostiach však vždy existuje podozrenie na leukémiu. Preto by ste určite mali ísť k lekárovi.
Prvým kontaktným bodom, ak máte podozrenie na rakovinu krvi, je váš rodinný lekár. V prípade potreby odporučí pacienta k špecialistovi, napríklad k špecialistovi na krvné a rakovinové ochorenia (hematológ alebo onkológ).
Konverzácia a fyzické vyšetrenie
Lekár najskôr odoberie anamnézu (anamnézu). Pýta sa, ako sa pacient celkovo cíti, aké má príznaky a ako dlho existujú. Dôležité môžu byť aj informácie o akýchkoľvek ďalších ochoreniach, ktoré v súčasnosti existujú alebo sa vyskytli skôr. Okrem toho sa lekár napríklad pýta, či pacient užíva nejaké lieky a či sú v rodine známe onkologické ochorenia.
Potom nasleduje dôkladná fyzická skúška. Lekár okrem iného bude počúvať pľúca a srdce, zmeria krvný tlak a naskenuje pečeň, slezinu a lymfatické uzliny. Výsledky pomáhajú lekárovi lepšie posúdiť celkový stav pacienta.
Krvný test
Krvné testy sú dôležité, ak máte podozrenie na leukémiu alebo súvisiace ochorenie. Odoberie sa malý krvný obraz a diferenciálny krvný obraz. Malý krvný obraz ukazuje okrem iného počet bielych krviniek (celkový počet), červených krviniek a krvných doštičiek. Pre diferenciálny krvný obraz sa rôzne podskupiny bielych krviniek merajú jednotlivo. Vzhľad krviniek je možné tiež posúdiť pod mikroskopom.
Patologické zmeny v hodnotách krvi, ako je zvýšený počet bielych krviniek a nedostatok červených krviniek, môžu byť dôležitými indikátormi leukémie. Príčinou ich vzniku však môže byť aj mnoho ďalších chorôb.
Okrem krviniek sa v laboratóriu hodnotia aj ďalšie krvné parametre, napríklad obličkové hodnoty a pečeňové hodnoty. Tieto hodnoty naznačujú, ako dobre tieto dva orgány fungujú. Ak sa v ďalšom priebehu potvrdí leukémia a hodnoty obličiek a / alebo pečene pacienta sú zlé, musí sa to vziať do úvahy pri plánovaní terapie.
Laboratórium tiež kontroluje, či sa v krvi nenachádzajú známky bakteriálnej, vírusovej alebo plesňovej infekcie. Tieto zárodky môžu byť tiež zodpovedné za niektoré sťažnosti, napríklad za zvýšený počet bielych krviniek, horúčku a únavu.
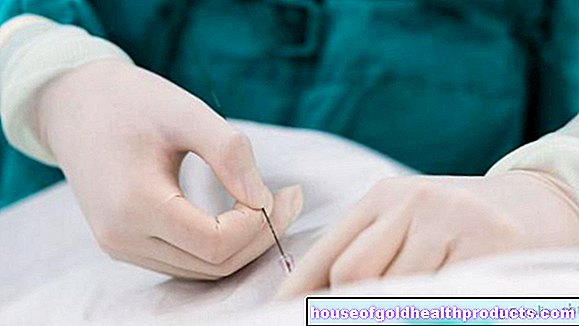
Punkcia kostnej drene
Pri každom podozrení na leukémiu je potrebné pacientovu kostnú dreň starostlivo vyšetriť. Za týmto účelom lekár odoberie špeciálnou ihlou v lokálnej anestézii vzorku kostnej drene, zvyčajne z panvovej kosti (punkcia kostnej drene). Laboratórne sa vyšetruje počet a vzhľad buniek kostnej drene. Pri typických zmenách je možné jasne identifikovať leukémiu. Niekedy sa dá dokonca určiť forma ochorenia. Bunky môžu byť navyše vyšetrené na zmeny v ich genetickom zložení (napríklad „chromozóm Philadelphia“ pri chronickej myeloidnej leukémii).
Dospelým a starším deťom sa pred odstránením kostnej drene obvykle podá lokálne anestetikum. Krátke anestetikum môže byť užitočné pre menšie deti. Celá punkcia zvyčajne trvá iba asi 15 minút a je možné ju vykonať ambulantne.
Ďalšie vyšetrovania
Po potvrdení diagnózy leukémie sú často potrebné ďalšie vyšetrenia. Mali by ukázať, či sú rakovinotvornými bunkami postihnuté aj ostatné časti tela a orgány. Takýmito vyšetreniami sa dá lepšie posúdiť aj celkový stav pacienta. To je dôležité pre plánovanie terapie.
Pomocou ultrazvuku je možné napríklad vyšetriť vnútorné orgány (slezina, pečeň atď.). Je možné vykonať aj počítačovú tomografiu (CT). Tento zobrazovací postup je možné použiť aj na posúdenie kostí. To je dôležité, ak má lekár podozrenie, že rakovinové bunky sa rozšírili nielen v kostnej dreni, ale aj v samotnej kosti. Niekedy sa robí aj zobrazovanie magnetickou rezonanciou (MRI) alebo scintigrafia.
Pri akútnej lymfoblastickej leukémii (ALL) a niektorých podtypoch akútnej myeloidnej leukémie (AML) rakovinové bunky niekedy postihujú mozog alebo mozgové blany. Možnými príznakmi sú bolesti hlavy a nervové zlyhania, ako sú poruchy zraku a paralýza. Potom môže byť odobratá vzorka miechovej tekutiny (lumbálna punkcia) a analyzovaná v laboratóriu. MRI môže byť tiež nápomocná pri detekcii rakoviny mozgu.
Leukémia: priebeh choroby a prognóza
U mnohých ľudí s leukémiou sú dnes šance na prežitie oveľa lepšie, ako boli pred niekoľkými rokmi alebo desaťročiami. Moderné terapie môžu často zvýšiť šance na zotavenie. Ak je rakovina príliš pokročilá, liečba môže prinajmenšom zmierniť symptómy mnohých pacientov a predĺžiť dobu ich prežitia.
V jednotlivých prípadoch prognóza leukémie závisí od rôznych faktorov. Prvým je typ rakoviny a štádium ochorenia v čase diagnostiky. To, ako dobre pacient reaguje na terapiu, má tiež vplyv na prognózu. Ďalšími faktormi, ktoré ovplyvňujú dĺžku života a šance na uzdravenie pri leukémii, sú vek a celkový stav pacienta, ako aj možné sprievodné ochorenia.
Leukémia: Šance na vyliečenie
„Je leukémia liečiteľná?“ Túto otázku si kladie mnoho pacientov a ich rodín. Pri akútnej leukémii je v zásade možné vyliečenie. Čím skôr je choroba odhalená a liečená, tým je väčšia šanca na uzdravenie. To platí najmä pre mladších pacientov:
Bez liečby väčšina pacientov prežije diagnózu akútnej leukémie iba tri mesiace. S liečbou akútnej lymfatickej leukémie (ALL) je 95 percent detí a 70 percent dospelých ešte päť rokov po diagnostikovaní nažive. Pri akútnej myeloidnej leukémii (AML) je päťročná miera prežitia 40 až 50 percent u pacientov mladších ako 60 rokov a 20 percent vo vekovej skupine 60+.
Aj keď sa rakovina dá potlačiť, k relapsu (relapsu) môže dôjsť neskôr, dokonca aj po mesiacoch a rokoch. Šance na zotavenie sa znižujú, najmä s včasným relapsom. Pacienti s leukémiou sa potom musia znova liečiť. Lekári niekedy zvolia agresívnejšiu terapiu alebo inú liečbu.
Pri chronickej leukémii sa rakovinové bunky množia pomalšie ako pri akútnych formách rakoviny (výnimka: výbuchová kríza v CML) - a spravidla roky. Preto je liečba zvyčajne menej intenzívna, ale musí pokračovať dlhodobo. Chronickú leukémiu nemožno vo všeobecnosti vyliečiť (táto šanca existuje iba pri rizikových transplantáciách kmeňových buniek). U mnohých pacientov však terapia môže zmierniť symptómy a spomaliť progresiu chronickej leukémie.
Ďalšie informácie
Odporúčania kníh
Chronická leukémia: rady a pomoc postihnutým a ich príbuzným (rady a pomoc) (Hermann Delbrück, Kohlhammer, 2008)
Pokyny
- Usmernenie S3 „Diagnostika, terapia a následná starostlivosť o pacientov s chronickou lymfocytovou leukémiou“ pracovnej skupiny Vedeckých lekárskych spoločností v Nemecku (AWMF), German Cancer Society e.V.a nemeckej pomoci proti rakovine
- Usmernenie Spoločnosti pre detskú onkológiu a hematológiu „Akútna lymfoblastická leukémia - VŠETKY - v detstve“
- Usmernenie „Chronická myeloidná leukémia“ Asociácie pre diagnostiku a terapiu hematologických a onkologických chorôb
- Usmernenie „Akútna myeloidná leukémia“ Asociácie pre diagnostiku a liečbu hematologických a onkologických chorôb
Skupiny podpory
MDS-NET Germany e.V. (www.mds-net-de.org)
Leukemia Lymphoma Help S.E.L.P. e.V. (www.selp.de)
Leukemia Phoenix (www.leukaemie-phoenix.de)
Tagy: Choroby nemocnica zdravé pracovisko
















.jpg)