roztrúsená skleróza
Aktualizované dňaMartina Feichter vyštudovala biológiu na voliteľnej lekárni v Innsbrucku a taktiež sa ponorila do sveta liečivých rastlín. Odtiaľ už nebolo ďaleko k ďalším medicínskym témam, ktoré ju dodnes uchvátili. Vyučila sa ako novinárka na Axel Springer Academy v Hamburgu a pre pracuje od roku 2007 - najskôr ako redaktorka a od roku 2012 ako nezávislá spisovateľka.
Viac o expertoch na Všetok obsahu kontrolujú lekárski novinári.
Roztrúsená skleróza (MS, encefalomyelitis disseminata) je chronický zápal nervového systému. V tomto procese dochádza k deštrukcii nervových štruktúr, čo vedie k rôznym symptómom. Ochorenie často prebieha v epizódach a nedá sa vyliečiť. Ich postup však možno väčšinou spomaliť pomocou liekov. Prečítajte si viac o autoimunitnej chorobe roztrúsenej sklerózy, jej príčinách, symptómoch a liečbe.
Kódy ICD pre túto chorobu: Kódy ICD sú medzinárodne uznávané kódy pre lekárske diagnózy. Môžu sa nachádzať napríklad v listoch lekárov alebo na potvrdeniach o práceneschopnosti. H46G35
Stručný prehľad
- Čo je roztrúsená skleróza (MS)? Chronické zápalové, neinfekčné ochorenie centrálneho nervového systému (mozog a miecha).
- Príčiny: SM je považovaná za autoimunitné ochorenie a na jeho vzniku sa pravdepodobne podieľa niekoľko faktorov (genetická predispozícia, infekcie, fajčenie, nedostatok vitamínu D atď.).
- Príznaky: napr. Poruchy videnia, zmyslové poruchy (napr. Mravčenie), bolestivá paralýza, poruchy chôdze, pretrvávajúca únava a rýchle vyčerpanie, poruchy vyprázdňovania močového mechúra, sexuálna dysfunkcia, problémy s koncentráciou
- Vyšetrenia: Zber anamnézy, fyzické a neurologické vyšetrenie, zobrazovanie magnetickou rezonanciou (MRT), diagnostika CSF, vyšetrenia krvi a moču, prípadne evokované potenciály
- Liečba: lieky (na relapsovú a následnú terapiu), symptomatické terapeutické opatrenia a rehabilitácia (fyzioterapia, pracovná terapia, psychoterapia atď.)
- Prognóza: SM je nevyliečiteľná, ale jej priebeh je možné pozitívne ovplyvniť správnou a dôslednou liečbou (menej relapsov, pomalšia progresia ochorenia, zlepšenie kvality života).
Čo je roztrúsená skleróza?
Roztrúsená skleróza (MS) je chronické ochorenie centrálneho nervového systému (CNS: miecha a mozog vrátane zrakového nervu). Je charakterizovaná relapsmi alebo kontinuálnym zápalom v CNS. Výsledkom sú rôzne sťažnosti, napríklad poruchy zraku a zmyslov, bolesť alebo paralýza. Na sklerózu multiplex zatiaľ neexistuje liek. Priebeh ochorenia je možné priaznivo ovplyvniť liekmi.
Roztrúsená skleróza - progresívne formy
Existujú tri formy MS:
- Relaps-remitujúca čs relaps-remitujúca MS(RRMS): Je to najbežnejšia forma. Príznaky MS sa tu objavujú vo svetlách; medzi útokmi úplne alebo neúplne regresujú.
- Primárne progresívna čs primárne progresívna čs(PPMS): Od začiatku choroba postupuje stabilne - symptómy sa neustále zvyšujú. Môžu však existovať aj izolované relapsy.
- Sekundárna progresívna čs sekundárne progresívna čs, SPMS): Vyvíja sa z relaps-remitujúcej MS. To znamená: Po pôvodne relapsujúcom priebehu sa symptómy nakoniec progresívne zvyšujú (ako pri PPMS) - s alebo bez pripojených relapsov.
Viac sa o tom dozviete v článku Skleróza multiplex - kurz.
Klinicky izolovaný syndróm (HIS)
Pojem „klinicky izolovaný syndróm“ (HIS) lekári nazývajú pravdepodobne prvým klinickým prejavom sklerózy multiplex - teda prvou epizódou neurologickej dysfunkcie, ktorá je kompatibilná s SM. Pretože však neboli splnené všetky diagnostické kritériá, sklerózu multiplex nemožno (zatiaľ) diagnostikovať.
V ďalšom priebehu sa to však môže zmeniť, t.j. klinicky izolovaný syndróm sa môže zmeniť na skutočnú sklerózu multiplex, konkrétne na relaps-remitujúcu MS. Ale to sa nemusí stať! Niekedy to zostane pri jednorazovom ťahu.
Roztrúsená skleróza: výskyt
Viac ako dva milióny ľudí na celom svete majú sklerózu multiplex. Distribúcia choroby je v rôznych regiónoch veľmi odlišná. MS sa najčastejšie vyskytuje v Európe a Severnej Amerike.
Roztrúsená skleróza sa zvyčajne začína v ranej dospelosti vo veku 20 až 40 rokov. Môže však tiež prepuknúť u detí a dospievajúcich, ako aj u starších dospelých. Jednoznačne najčastejšou formou - relaps -remitujúca MS - sú ženy dvakrát až trikrát častejšie postihnuté ako muži.
Roztrúsená skleróza: príznaky
Skleróze multiplex sa hovorí aj „choroba s tisíckami tvárí“, pretože symptómy sa môžu líšiť od človeka k človeku - podľa toho, ktoré nervové štruktúry sú poškodením postihnuté.
Väčšina pacientov má spočiatku iba jeden symptóm, zatiaľ čo iní majú od začiatku viacero symptómov SM. Prvými príznakmi prvej roztrúsenej sklerózy sú predovšetkým poruchy videnia v dôsledku zápalu zrakového nervu (optická neuritída) a / alebo senzorických porúch kože. Ochorenie sa môže prvýkrát objaviť aj s ďalšími / inými príznakmi. Tieto prvé príznaky roztrúsenej sklerózy môžu pretrvávať neskôr. Okrem toho sú často aj ďalšie príznaky.
Prehľad hlavných symptómov MS
- Poruchy zraku: napr. Rozmazané videnie, strata zraku a / alebo bolesť pri pohybe očí v dôsledku zápalu zrakového nervu (optická neuritída), dvojité videnie v dôsledku zhoršenej koordinácie očných svalov
- Zmyslové poruchy pokožky (senzorické poruchy), ako je mravčenie, (bolestivé) abnormálne pocity (napr. „Mravčenie“) alebo znecitlivenie
- Kŕčovitá, bolestivá paralýza (spasticita), najmä v nohách
- Porucha koordinácie pohybu (ataxia), neistota pri chôdzi alebo uchopení
- Únava (výrazná pretrvávajúca slabosť a rýchle vyčerpanie)
- Poruchy vyprázdňovania močového mechúra a / alebo čreva (napr. Inkontinencia moču, retencia moču, zápcha)
- „nezrozumiteľnú“ reč
- Obtiažne prehĺtanie
- mimovoľné, rytmické chvenie častí tela pri cielených, vedomých pohyboch (úmyselný chvenie), napr. trasenie rúk pri dosahovaní pohára
- mimovoľné, rytmické chvenie očí (nystagmus)
- kognitívne poruchy: znížená pozornosť, problémy s koncentráciou, zhoršená krátkodobá pamäť
- sexuálne dysfunkcie, ako sú problémy s ejakuláciou a impotencia u mužov, problémy s orgazmom u žien, znížená sexuálna túžba (strata libida) u oboch pohlaví
- Bolesť, napr. Bolesť hlavy, bolesť nervov (napr. Vo forme neuralgie trojklaného nervu), bolesť chrbta
- závrat
- depresívna nálada, depresia
V mnohých prípadoch nadmerné teplo (ako napríklad veľmi horúce počasie, horúčka, horúci kúpeľ) dočasne zhoršuje príznaky SM. Lekári to označujú za fenomén Uhthoff.
MS vzplanutie
Väčšina ľudí pociťuje vzplanutie s príznakmi MS. Vzplanutie MS je definované ako výskyt nových neurologických porúch alebo reaktivácia predtým sa vyskytujúcich neurologických porúch, ktoré sú subjektívne hlásené (pacientom) alebo sú objektívne určené lekárskymi vyšetreniami. Tieto poruchy musia spĺňať nasledujúce kritériá na definíciu ťahu:
- Trvajú najmenej 24 hodín.
- Vyskytli sa najmenej 30 dní po začiatku poslednej epizódy.
- Príznaky neboli spôsobené zmenou telesnej teploty (Uhthoffov fenomén), infekciou alebo inou fyzickou alebo organickou príčinou.
Roztrúsená skleróza: príčiny
Roztrúsená skleróza je vo všeobecnosti klasifikovaná ako autoimunitné ochorenie. Ide o choroby, pri ktorých obranné bunky imunitného systému v dôsledku poruchy napádajú vlastné tkanivo tela.
V prípade SM je útok zameraný proti centrálnemu nervovému systému. Obranné bunky - najmä T lymfocyty, ale aj B lymfocyty - spôsobujú zápal v oblasti nervových buniek. Zápalové poškodenie postihuje hlavne bielu hmotu, ktorá obsahuje nervové vlákna. Sivá hmota sa však môže tiež poškodiť, najmä keď choroba postupuje. Tu sa nachádzajú telá nervových buniek.
Pri skleróze multiplex postihnuté procesy nervových buniek zvyčajne strácajú svoje myelínové puzdrá v bielej hmote. Tieto „obaly“ po častiach uzatvárajú jednotlivé nervové vlákna v mozgu a mieche. Slúžia ako elektrická izolácia a zároveň umožňujú rýchlejšie vedenie budenia.
Odborníci predpokladajú, že pri SM sú okrem iného určité proteíny na povrchu myelínových puzdier napadnuté autoprotilátkami. Takto spustené zápalové procesy postupne ničia myelínový obal, ktorý je známy ako demyelinizácia alebo demyelinizácia. Poškodený je aj samotný nervový proces (axón). Vedci tiež zistili, že predĺženie nervovej bunky môže byť v niektorých prípadoch priamo poškodené. Myelínový obal je stále neporušený.
Porovnanie nervových buniek - zdravých a MS nervových buniek
V priebehu času sa u pacientov s SM vyvinú početné (viacnásobné) oblasti v mozgu a mieche s poškodením myelínu a následnou jazvou (skleróza). Tieto oblasti sa nazývajú plaky.
Ovplyvnené nervové vlákna už nedokážu správne prenášať nervové signály - dochádza k nervovému zlyhaniu. Tie môžu byť veľmi rozmanité - podľa toho, kde v CNS sa ložiská zápalu vyskytujú. Preto sa roztrúsenej skleróze hovorí aj „encefalomyelitída disseminata“. Slovo „disseminata“ znamená „rozptýlený“, zatiaľ čo výraz „encefalomyelitída“ označuje základné procesy choroby: „Enkephalos“ znamená mozog, „myelon“ znamená miechu a koncovka „-itis“ znamená „zápal“.
Čo spúšťa autoimunitnú odpoveď v MS?
Prečo sa však imunitný systém v SM tak zmieša, že napáda vlastné nervové tkanivo? Odborníci to nevedia s istotou. U postihnutých sa pravdepodobne stretne niekoľko faktorov, ktoré spoločne vyvolávajú ochorenie (multifaktoriálny vývoj ochorenia). Presná interakcia rôznych faktorov ešte nebola objasnená. Odborníci v súčasnosti predpokladajú genetickú predispozíciu, na základe ktorej môžu určité environmentálne faktory viesť k prepuknutiu choroby.
Genetické faktory
Rôzne pozorovania naznačujú genetickú zložku vývoja sklerózy multiplex:
Na jednej strane sa skleróza multiplex vyskytuje v niektorých rodinách častejšie: príbuzní prvého stupňa (napr. Matka, syn) pacientov s SM majú zvýšené riziko vzniku aj chronického nervového ochorenia.
Na druhej strane sa zdá, že určité genetické konštelácie súvisia s výskytom MS. Dôraz sa tu kladie predovšetkým na antigény ľudských leukocytov (HLA). Hrajú úlohu v imunitnom systéme. Všetky ostatné genetické rizikové faktory, ktoré boli doteraz spojené so sklerózou multiplex, sú tiež génmi imunitného systému.
Roztrúsená skleróza môže byť do istej miery dedičná - nie je však dedičná samotná choroba, ale tendencia k rozvoju SM. Odborníci sa domnievajú, že prepuknutie choroby môže nastať iba v spojení s inými faktormi (najmä environmentálnymi faktormi, ako sú infekcie).
Infekcie
Infekcie (najmä vírusy a baktérie) môžu byť zahrnuté v ohniskách roztrúsenej sklerózy. Zodpovedajúce informácie sú dostupné najmä o víruse Epstein -Barrovej (EBV) - zástupcovi herpetických vírusov, ktoré spôsobujú Pfeifferovu žľazovú horúčku.
Ako presne by infekcia EBV (alebo inými patogénmi) mohla prispieť k rozvoju SM, zatiaľ nie je známe. Je možné, že reakcie imunitného systému na infekciu vo všeobecnosti môžu vyvolať rozvoj MS u predisponovaných ľudí.
Životný štýl a prostredie
Pri rozvoji roztrúsenej sklerózy môžu tiež hrať úlohu environmentálne faktory alebo určité faktory životného štýlu. Roztrúsenú sklerózu však nemôže spustiť iba „zlý“, nezdravý životný štýl.
Zdá sa, že fajčenie je kritickým environmentálnym faktorom ochorenia SM. Fajčiari majú vyššie riziko vzniku sklerózy multiplex ako nefajčiari. Navyše spotreba nikotínu zrejme zhoršuje priebeh ochorenia.
Vedci diskutujú aj o nedostatku vitamínu D - „slnečného vitamínu“ - ako o možnom rizikovom faktore sklerózy multiplex. Toto podozrenie je založené na pozorovaní, že zrejme existuje spojitosť medzi MS a geografickou šírkou: čím viac sa človek vzďaľuje od rovníka (v smere severného alebo južného pólu), tým častejšie sa v populácii vyskytuje skleróza multiplex. Dôvodom môže byť znižujúce sa slnečné žiarenie: čím ďalej od rovníka, tým menej slnečného žiarenia - a čím menej slnka dopadá na pokožku, tým menej vitamínu D sa v koži môže vytvárať.
Ďalšie faktory
Pohlavie vo vývoji choroby samozrejme tiež zohráva úlohu. Roztrúsenú sklerózu majú častejšie ženy ako muži. Zatiaľ nie je známe, prečo je to tak.
Výskum ukázal, že „tučná“ západná ”strava a s ňou spojená obezita zvyšujú riziko SM. Ďalšími možnými ovplyvňujúcimi faktormi vzniku sklerózy multiplex sú tiež zvýšený príjem kuchynskej soli a črevnej flóry.
Zdá sa, že vplyv má aj etnická príslušnosť: Napríklad skleróza multiplex je výrazne bežnejšia medzi bielymi ako medzi inými etnickými skupinami. Napríklad černosi žijúci v USA majú menšiu pravdepodobnosť vzniku SM ako bieli muži z USA - ale častejšie ako černosi v Afrike. Zdá sa, že aj tu má vplyv geografická šírka.
-
Otázky týkajúce sa roztrúsenej sklerózy
Tri otázky pre
DR. med. Susanne Reicherzer,
Neurológ -
1
Prečo niekto dostane MS?
DR. med. Susanne Reicherzer
Napriek mnohým projektom vedeckého výskumu nie sú skutočné príčiny stále úplne pochopené. Výskum predpokladá multi-príčinný vzťah. Diskutujú sa faktory ako genetická predispozícia a faktory životného prostredia.
-
2
Čo spôsobuje relapsy?
DR. med. Susanne Reicherzer
Neurologické symptómy v kontexte epizódy sa zvyčajne vyskytujú subakútne, to znamená bez predchádzajúceho upozornenia. Zúžiť konkrétny spúšťač zvyčajne nie je možné. Niekedy sú symptómy vyvolané predchádzajúcou infekciou alebo inými stresovými faktormi.
-
3
Musíte užívať lieky celý život?
DR. med. Susanne Reicherzer
V závislosti od závažnosti ochorenia má zmysel užívať lieky na prevenciu. Lieky sa spravidla užívajú dlhodobo, t.j. roky, aby sa dosiahla účinná profylaxia. Nájdite dobrého odborníka a nechajte ho poradiť a podporiť vás - to je najlepší spôsob, ako splniť vaše individuálne potreby.
-
DR. med. Susanne Reicherzer,
NeurológLekárka vedie svoju odbornú prax pre neurológiu, psychiatriu a psychoterapiu v Mníchove.
Život so sklerózou multiplex
Roztrúsená skleróza ako chronické a závažné ochorenie predstavuje pre pacientov a ich rodiny mnoho výziev. Ochorenie môže postihnúť všetky oblasti života - od partnerstva, sexuality a plánovania rodiny cez spoločenský život a koníčky až po vzdelávanie a prácu.
Môžete mať deti so sklerózou multiplex? Sú cesty na prázdniny možné napriek MS? Má byť vlastný šéf o chorobe informovaný alebo radšej nie? Ktoré pracovné miesta sú lacné a ktoré nepriaznivejšie? Tieto a mnohé ďalšie otázky sa týkajú pacientov s SM.
Viac o tom, ako skleróza multiplex ovplyvňuje každodenný život postihnutých a ako sa s ním vysporiadať, si môžete prečítať v článku Život so sklerózou multiplex.
Roztrúsená skleróza: vyšetrenia a diagnostika
Sklerózu multiplex nie je ľahké diagnostikovať: Na jednej strane sú príznaky veľmi rozmanité. Na druhej strane neexistujú žiadne príznaky, ktoré sa vyskytujú iba pri SM, ale väčšina sťažností môže mať aj iné príčiny (napríklad poruchy obehu v mozgu).
MS je diagnóza vylúčenia: Diagnózu "roztrúsená skleróza" je možné stanoviť iba vtedy, ak nemožno nájsť lepšie vysvetlenie symptómov, ktoré sa vyskytujú, alebo nálezov klinického vyšetrenia (ako sú priestorovo rozložené ohniská zápalu v CNS).
Na objasnenie sú potrebné rôzne kroky vyšetrovania. Nasledujúce sú potrebné alebo možné:
- Prieskum anamnézy
- neurologické vyšetrenie
- Magnetická rezonancia (MRI)
- Vyšetrenie nervovej vody (diagnostika alkoholu)
- neurofyziologické vyšetrenia (evokované potenciály)
- Testy krvi a moču
Okrem anamnézy sú na objasnenie prípadnej sklerózy multiplex obzvlášť dôležité zobrazovanie magnetickou rezonanciou a diagnostika CSF. Ich výsledky umožňujú diagnostikovať MS na základe McDonaldových kritérií - ktoré boli od ich zavedenia niekoľkokrát zrevidované. Tieto sa okrem iného týkajú počtu relapsov (v prípade relapsu progresie ochorenia) a ohniskov zápalu v CNS.
V niektorých prípadoch sú užitočné aj neurofyziologické vyšetrenia (evokované potenciály). Testy krvi a moču sa používajú hlavne na vylúčenie iných príčin symptómov a zápalu v nervovom systéme.
Prvým kontaktným bodom, ak máte podozrenie na sklerózu multiplex, je váš rodinný lekár. V prípade potreby vás odporučí k špecialistovi, spravidla k neurológovi.
História medicíny
Prvým krokom k diagnostike sklerózy multiplex je podrobná diskusia medzi lekárom a vami, pacientom, aby ste zhromaždili svoju anamnézu (anamnézu). Lekár sa pýta napríklad:
- Aké konkrétne sťažnosti máte?
- Kedy ste si prvýkrát všimli jednotlivé príznaky?
- Zmenili sa príznaky nejakým spôsobom od začiatku (napr. Medzitým sa ich počet stále zvyšuje alebo znižuje)?
- Trpíte vy alebo vaši blízki príbuzní autoimunitným ochorením?
- Má vaša rodina prípady sklerózy multiplex?
Povedzte lekárovi o akýchkoľvek sťažnostiach, ktoré si pamätáte - aj keď si myslíte, že sú neškodné a / alebo symptóm už dávno ustúpil. Niekedy môžete identifikovať príznaky, ktoré boli pred niekoľkými mesiacmi alebo dokonca rokmi ako prvé príznaky roztrúsenej sklerózy. Niektorí pacienti s MS si napríklad pamätajú, že niekoľko dní až týždňov majú v ruke alebo nohe „zvláštny pocit“ - možný náznak ohniska zápalu v mieche.
Nebojte sa povedať o sexuálnej dysfunkcii alebo problémoch s vyprázdňovaním močového mechúra alebo čreva. Tieto informácie sú pre lekára dôležité! Čím sú vaše popisy úplnejšie a presnejšie, tým rýchlejšie dokáže posúdiť, či je roztrúsená skleróza skutočne príčinou vašich symptómov.
Neurologické vyšetrenie
Po diskusii o anamnéze nasleduje podrobné fyzikálne neurologické vyšetrenie. Jeho hlavným účelom je skontrolovať fungovanie mozgu a nervov. Dôraz sa kladie na:
- Funkcia očí a hlavových nervov
- Pocit dotyku, bolesti a teploty
- Svalová sila a svalové napätie
- Koordinácia a pohyb
- Interakcia nervového vedenia pre močový mechúr, konečník a pohlavné orgány
- Reflexy (napr. Nedostatok brušných reflexov je bežným znakom SM)
Rôzne parametre sa určujú a dokumentujú štandardizovaným spôsobom. Často sa používa „stupnica rozšíreného stavu postihnutia“ (EDSS). Túto stupnicu je možné použiť na systematický záznam stupňa postihnutia pri roztrúsenej skleróze z hľadiska vzdialenosti chôdze a v ôsmich funkčných systémoch (mozoček, mozgový kmeň, poruchy videnia a pod.).
Ďalším hodnotiacim systémom pre neurologické deficity pri roztrúsenej skleróze je funkčná kompozitná škála (MSFC). Lekári testujú napríklad funkciu ramena pomocou testu na breadboarde založenom na čase („test 9 otvorených kolíkov“) a zvládania krátkej vzdialenosti podľa času („časovaná chôdza na 25 stôp“).
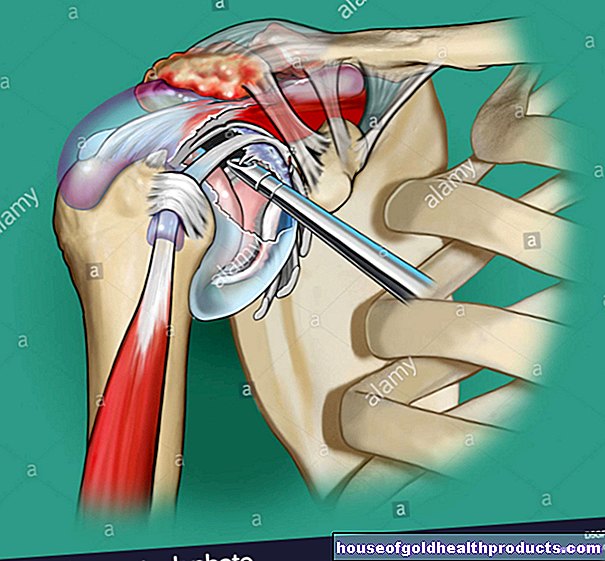
Magnetická rezonancia (MRI)
Magnetická rezonancia (MRI) je veľmi dôležitá pri podozrení na roztrúsenú sklerózu. Pomocou kontrastnej látky, ktorá sa vstrekuje do žily na začiatku vyšetrenia, je možné na snímkach MRI zviditeľniť aktívne ložiská zápalu vo vašom mozgu a / alebo mieche.
V prípade recidivujúcej MS diagnostické kritériá vyžadujú, aby sa tieto ložiská zápalu javili priestorovo a časovo rozptýlené (diseminované), tj. Ohniská zápalu v CNS musia byť na viac ako jednom mieste a nové ložiská tohto druhu musia vzniknúť v priebeh choroby.
Druhé kritérium - t. J. Časové šírenie (časové šírenie) zápalových ložísk - sa nielen považuje za splnené zodpovedajúcimi obrazovými kreditmi prostredníctvom MRI. Namiesto toho stačí predviesť určité vzorce bielkovín v nervovej vode (diagnostika alkoholu - pozri nižšie).
Ak je možné zmeny v CNS, ktoré sú typické pre MS, detegovať pomocou magnetickej rezonancie bez toho, aby pacient vykazoval klinické príznaky nervového ochorenia, označuje sa to ako rádiologicky izolovaný syndróm (RIS). Nejde o sklerózu multiplex!
Diagnostika CSF
Ďalším dôležitým krokom na ceste k diagnostike „sklerózy multiplex“ je vyšetrenie nervovej tekutiny (moku). Za týmto účelom vám lekár v lokálnej anestézii opatrne prepichne miechu (lumbálna punkcia) tenkou dutou ihlou, aby odobral malú vzorku nervovej tekutiny. Podrobnejšie sa analyzuje v laboratóriu (diagnostika alkoholu):
Chronické zápalové procesy v centrálnom nervovom systéme, ako sú tie, ktoré sa vyskytujú pri roztrúsenej skleróze, vedú k rôznym abnormalitám v nervovej vode. To zahŕňa detekciu určitých proteínových vzorov, takzvaných oligoklonálnych pásov (OKB).
Diagnostiku CSF je možné použiť aj na objasnenie toho, či je zápal v nervovom systéme pravdepodobne spôsobený zárodkami (ako sú patogény lymskej choroby) a nie roztrúsenou sklerózou.
Neurofyziologické vyšetrenie
Neurofyziologické vyšetrenia môžu byť užitočné pri zisťovaní klinicky nezistiteľného poškodenia centrálneho nervového systému a pri objektívnom zaznamenávaní existujúcich symptómov. To je možné prostredníctvom takzvaných evokovaných potenciálov. Umožňujú urobiť vyhlásenie o prenose vzruchu do centrálneho nervového systému.
Aby to urobili, lekári merajú rozdiely v elektrickom napätí, ku ktorým dochádza pri špecifickej stimulácii určitých nervových dráh. Detekcia sa vykonáva pomocou elektród, zvyčajne pomocou EEG (elektroencefalografia). Nasledujúce evokované potenciály môžu byť nápomocné v kontexte diagnostiky MS:
>> Vizuálne evokované potenciály (VEP): Na posúdenie vizuálnej dráhy v mozgu je sietnica stimulovaná. Za týmto účelom sa pozrite napríklad na šachovnicový vzor na monitore, ktorého polia sa rýchlo zobrazujú jedna za druhou s rôznym jasom. Medzitým sa takto spustené potenciály prenášané optickým nervom a zrakovou cestou zaznamenávajú a zaznamenávajú pomocou elektród na vašej hlave.
>> Somatosenzitívne evokované potenciály (SSEP): Lekár používa elektrický prúd na stimuláciu citlivých nervov (napr. Na pocit hmatu) vo vašej koži.
>> Motoricky evokované potenciály (MEP): Špeciálny magnetický stimulátor stimuluje motorické nervové dráhy v CNS, aby spustil zášklby určitých svalov. Pripojené elektródy merajú túto odozvu motora. Čas, ktorý uplynie medzi stimuláciou a motorickou reakciou, poskytuje informácie o funkčnom stave testovaných nervových dráh. Keďže sa tu na stimuláciu nervov používa magnetické pole, lekári hovoria aj o transkraniálnej magnetickej stimulácii.
>> Akustické evokované potenciály (AEP): Toto meranie môže byť užitočné aj pri skleróze multiplex. Zvuky sa vám prehrávajú cez slúchadlá. Lekári potom pomocou elektród zmerajú, ako rýchlo sa tieto akustické podnety prenášajú do mozgu.
Testy krvi a moču
Ako je uvedené vyššie, testy krvi a moču sa vykonávajú ako súčasť diagnostiky MS predovšetkým na odhalenie diferenciálnych diagnóz, t.j. na odhalenie ďalších možných príčin symptómov a zápalu v centrálnom nervovom systéme.
Pri analýze krvi môžu byť zaujímavé okrem iného nasledujúce parametre:
- Kompletný krvný rozbor
- Elektrolyty, ako je draslík, sodík
- C-reaktívny proteín (CRP)
- Krvný cukor
- Hodnoty pečene, hodnoty obličiek, hodnoty štítnej žľazy
- Autoprotilátky = protilátky namierené proti vlastnému tkanivu tela, napr. Reumatoidný faktor, antinukleárne protilátky (ANA), antifosfolipidové protilátky, lupus antikoagulant
- Protilátky proti rôznym infekčným agensom, ako sú borélie (patogén boreliózy), Treponema pallidum (patogén syfilisu), HIV
Testy moču môžu byť nápomocné aj pri objasnení podozrenia na sklerózu multiplex.
Niekedy môže trvať niekoľko týždňov, mesiacov alebo dokonca rokov, kým sa stanoví jasná diagnóza sklerózy multiplex. Hľadanie „choroby s 1000 názvami“ pripomína hádanku: čím viac častí (nálezov) do seba zapadá, tým je istejšia v skutočnosti MS.
Roztrúsená skleróza: terapia
Liečba sklerózy multiplex je založená na rôznych pilieroch:
- Relapsová terapia: To znamená akútnu liečbu relapsov SM, najlepšie glukokortikoidmi („kortizón“). Alternatívne je niekedy užitočný typ premývania krvi nazývaný plazmaferéza alebo imunitná adsorpcia.
- Kurz modifikujúci kurz (základná terapia, imunoterapia): Tu sa pokúšame priaznivo ovplyvniť priebeh sklerózy multiplex dlhodobým používaním určitých liekov (imunoterapeutických činidiel).
- Symptomatická terapia: Zahŕňa opatrenia na zmiernenie rôznych symptómov SM, napríklad fyzioterapiu a v prípade potreby antikonvulzívne lieky na bolestivé svalové kŕče.
- Rehabilitačný proces: Cieľom rehabilitácie pri roztrúsenej skleróze je umožniť postihnutým vrátiť sa do rodinného, pracovného a sociálneho života.
Aby sa dosiahli terapeutické ciele, sú pacienti s roztrúsenou sklerózou liečení mnohými rôznymi terapeutmi a lekárskymi odbormi. Do liečebného tímu pre MS môžu okrem rôznych lekárov (neurológ, oftalmológ, urológ, rodinný lekár a podobne) patriť napríklad aj psychológovia, fyzioterapeuti, ergoterapeuti, logopédi, ošetrujúci personál a / alebo sociálni pracovníci. Pri zostavovaní terapeutického tímu a terapeutického plánu sú rozhodujúce individuálne potreby pacienta.
Roztrúsená skleróza: relapsová terapia
Vzplanutie MS by malo začať čo najskôr po nástupe symptómov. Terapia voľby spočíva v podávaní „kortizónu“ (glukokortikoid, kortikosteroid). Alternatívne sa v určitých prípadoch vykonáva plazmaferéza.
Kortizónová terapia
Štandardne sa terapia vysokými dávkami kortizónu (terapia kortizónovým šokom, terapia kortizónovým pulzom) uskutočňuje tri až päť dní pri relapsovej terapii MS. Najbežnejším spôsobom, ako to urobiť, je podať metylprednizolón vo forme infúzie priamo do žily (vnútrožilovo) v dávke 500 až 1 000 miligramov denne. Kortizón je najlepšie podávať v rannej dávke, pretože môže spôsobiť poruchy spánku.
Ak nie je možné intravenózne podanie kortizónu u pacienta s MS, je možné prejsť na kortizónové tablety.
Kortizónová nárazová terapia môže skrátiť trvanie záchvatu a podporiť ústup symptómov. Ak je to neadekvátne, odborníci odporúčajú zvýšiť (eskalovať) terapiu:
Ultra vysoká dávka kortizónu je možná až do 2 000 mg / deň počas troch až piatich dní. V závislosti od závažnosti a trvania symptómov sa môže alternatívne alebo následne zvážiť plazmaferéza alebo imunoadsorpcia (pozri nižšie).
Vedľajšie účinky:
Medzi možné vedľajšie účinky terapie kortizónovým šokom pri roztrúsenej skleróze patria okrem vyššie uvedených porúch spánku aj mierne zmeny nálady, podráždený žalúdok, sčervenanie tváre a priberanie.
Plazmaferéza alebo imunoadsorpcia
O takzvanej plazmaferéze (PE) alebo imunoadsorpcii (IA) možno uvažovať, ak:
- Po ukončení terapie kortizónovým šokom pretrvávajú invalidizujúce neurologické dysfunkcie resp
- Progresívne obzvlášť závažné záchvaty MS sa vyskytujú počas terapie kortizónovým šokom.
Plasmaferéza alebo IA je druh krvného výplachu. Pomocou špeciálneho zariadenia sa z tela pacienta odoberie krv pomocou katétra, filtruje sa a potom sa vráti do tela. Účelom filtrácie je odstrániť z krvi imunoglobulíny, ktoré sú zodpovedné za zápalový proces počas vzplanutia MS.
Rozdiel medzi plazmaferézou a imunoadsorpciou:
Pri plazmaferéze sa nešpecifická plazma (vrátane imunoglobulínov, ktoré obsahuje) odfiltruje z krvného obehu pacienta a nahradí sa roztokom proteínu (podanie albumínu). Naproti tomu pri imunoadsorpcii sa z krvi pacienta „vylovia“ konkrétne iba imunoglobulíny zodpovedné za zápalové procesy. V oboch prípadoch sa „premytie krvi“ opakuje niekoľkokrát.
Nie je jasné, či je jedna z metód lepšia ako ostatné alebo sú obe rovnako účinné pre pacientov s MS.
Plazmaferéza alebo imunoadsorpcia by sa mala vykonávať ako hospitalizovaný v špecializovaných centrách MS. Malo by sa to urobiť v prvých šiestich až ôsmich týždňoch od nástupu záchvatu MS. Najlepšie možné obdobie však ešte nebolo objasnené vo vedeckých štúdiách. Za určitých okolností je možné zvážiť PE / IA aj v skoršom časovom okamihu, napríklad ak nie sú u pacienta s MS možné infúzie ultravysokých dávok kortizónu.
Vedľajšie účinky a komplikácie plazmaferézy (PE) alebo imunoadsorpcie (IA) sú napríklad:
- Poruchy regulácie krvného tlaku
- Poškodenie obličiek
- Príznaky tetánie (= poruchy motoriky a citlivosti v dôsledku nadmerne vzrušujúcich svalov, napríklad vo forme svalových kŕčov, brnenia a iných abnormálnych pocitov), spôsobené narušenou rovnováhou krvných solí (elektrolytov) [s PE]
- Poruchy koagulácie [obzvlášť na PE]
- Vedľajšie účinky a komplikácie možno potrebného liečebného „zriedenia krvi“ (antikoagulácia), ako je zvýšená tendencia ku krvácaniu
- alergické reakcie (napr. na dodávaný albumín v PE alebo na membrány používané na filtráciu krvi)
- mechanické podráždenie alebo komplikácie v dôsledku použitia veľkých katétrov (napr. krvácanie alebo tvorba zrazeniny)
- Infekcie v oblasti prístupu katétra (až do „otravy krvi“ = sepsa)
- veľmi zriedkavé: pľúcny edém / aktívne zlyhanie pľúc súvisiace s transfúziou [v PE]
Roztrúsená skleróza: terapia upravujúca priebeh
Kurz modifikujúci priebeh (imunoterapia, základná terapia, kurzová terapia) spočíva v dlhodobom podávaní takzvaných imunoterapeutických činidiel. Patria sem účinné látky, ktoré potláčajú aktivitu imunitného systému (imunosupresíva) alebo môžu špecificky meniť imunitné reakcie (imunomodulátory).
Imunoterapia nemôže vyliečiť sklerózu multiplex, ale môže mať priaznivý vplyv na priebeh. Ukazuje najväčší účinok pri relapsujúcich MS, tj. Relaps-remitujúcich MS (RRMS) a aktívnych sekundárnych progresívnych MS (aktívny SPMS). „Aktívny“ označuje výskyt relapsov a / alebo nových alebo rozširujúcich sa poškodení spojených so zápalom v CNS. V týchto prípadoch môže terapia MS imunoterapeutickými látkami znížiť mieru relapsov a pôsobiť proti progresívnemu postihnutiu spôsobenému relapsmi.
V prípade neaktívnych SPMS a primárne progresívnych MS (PPMS) je účinnosť imunoterapie menšia. Použitie určitých imunoterapeutických činidiel môže byť niekedy stále nápomocné. Prečítajte si o tom nižšie.
Druhy imunoterapeutických liekov
Na liečbu roztrúsenej sklerózy sa v súčasnej dobe používajú tieto imunoterapeutické činidlá:
- Beta interferóny (vrátane interferónu peg)
- Glatiramer acetát
- Dimetylfumarát
- Teriflunomid
- Modulátory receptorov S1P: fingolimod, siponimod, ozanimod, ponesimod (bez schválenia pre MS vo Švajčiarsku)
- Kladribín
- Natalizumab
- Ocrelizumab
- Ofatumumab
- Rituximab (nie je schválený pre sklerózu multiplex)
- Alemtuzumab
- iné imunoterapeutické činidlá
Výber vhodných MS imunoterapeutických činidiel v každom jednotlivom prípade závisí od mnohých rôznych faktorov, ako je priebeh roztrúsenej sklerózy, aktivita ochorenia a akékoľvek predchádzajúce imunoterapeutické ošetrenia. Svoju rolu hrajú aj jednotlivé faktory, napríklad ako starý je pacient, ako dobre znáša liek a či je prítomné určité sprievodné ochorenie alebo tehotenstvo.
Súčasná lekárska príručka pre roztrúsenú sklerózu rozdeľuje MS imunoterapeutiká do troch kategórií účinnosti - podľa ich relatívneho zníženia zápalovej aktivity (miera relapsu, zápalová aktivita pri MRI, progresia ochorenia súvisiaca s relapsom). Tieto kategórie účinnosti nahrádzajú schému predchádzajúcej úrovne terapie MS. Napríklad pri relaps-remitujúcej MS, ktorá nie je pravdepodobne vysoko aktívna, sú uvedení zástupcovia kategórie 1 (ako sú beta interferóny alebo dimetylfumarát).
Nasleduje stručný popis rôznych imunoterapeutických činidiel:
Beta interferóny
Beta-interferóny (tiež interferón-beta) patria do skupiny cytokínov. Ide o prirodzene sa vyskytujúce signálne proteíny v tele, ktoré okrem iného môžu modulovať imunitné reakcie. Ako presne beta interferóny podávané liečivom pôsobia pri roztrúsenej skleróze, zatiaľ nie je objasnené.
Účinné látky sa používajú ako striekačky - v závislosti od prípravku pod kožou a / alebo vo svale. Frekvencia použitia závisí aj od prípravku: väčšina prípravkov sa musí podávať pacientom s MS raz alebo niekoľkokrát týždenne. K dispozícii je tiež prípravok, ktorý je potrebné podávať iba každé dva týždne, pretože beta interferón, ktorý obsahuje, je spojený s polyetylénglykolom. Tento kolíkový interferón má dlhšie trvanie účinku ako nepegylovaný interferón.
Vedľajšie účinky: Najbežnejšie sú príznaky podobné chrípke, obzvlášť na začiatku liečby (napr. Bolesť hlavy, svalov, zimnica, horúčka). Preventívnym opatrením je však „vplížiť sa“ do terapie (pomaly zvyšovať dávku) a podávať injekciu večer. Okrem toho proti zápalom podobným chrípke môže pôsobiť protizápalový paracetamol alebo ibuprofén pol hodiny pred injekciou.
Pri injekciách beta -interferónu, ktoré sú umiestnené pod kožu (subkutánne), môžu v mieste vpichu nastať reakcie - od začervenania, bolesti a svrbenia až po lokálny zápal a odumieranie tkaniva (nekróza).
U pacientov s roztrúsenou sklerózou s anamnézou depresie môže liečba beta interferónmi zhoršiť depresiu.
U pacientov liečených interferónom sa často vyvinie nedostatok neutrofilov a krvných doštičiek, ako aj vysoké hodnoty transamináz v krvi.
Okrem toho sa počas liečby interferónom beta môžu vytvárať neutralizujúce protilátky, ktoré pretrvávajú proti lieku, čo môže spôsobiť jeho menšiu účinnosť.
Glatiramer acetát
Glatirameracetát (GLAT) je tiež imunomodulátor. Jeho mechanizmus účinku nie je presne známy. Diskutuje sa o rôznych mechanizmoch. GLAT by okrem iného mohol podporovať vývoj T-supresorových buniek (podskupina lymfocytov) s regulačným účinkom.
GLAT sa podáva injekčne pod kožu raz denne alebo trikrát týždenne, v závislosti od dávkovania.
Vedľajšie účinky: Injekcie GLAT veľmi často spôsobujú lokálne reakcie v mieste vpichu (sčervenanie, bolesť, pupienky, svrbenie). Často dochádza k kozmeticky rušivej lokálnej lipoatrofii, t. J. K lokálnej strate podkožného tukového tkaniva, ktorá sa prejavuje ako preliačina.
V schvaľovacej štúdii pre prípravok GLAT sa u 15 percent pacientov vyvinula (systémová) postinjekčná reakcia postihujúca celé telo vazodilatáciou, bolesťou na hrudníku, dýchavičnosťou alebo búšením srdca najmenej raz bezprostredne po injekcii GLAT.
Dimetylfumarát
Dimetylfumarát (DMF) má imunomodulačný a protizápalový účinok. Jeho presný mechanizmus účinku ešte nie je úplne objasnený. Doteraz je známe, že dimetylfumarát okrem iného znižuje tvorbu prozápalových cytokínov. Môže mať tiež ochranný účinok na nervové bunky a myelínové puzdrá (neuro- a myelín-ochranné).
Účinná látka sa užíva ako kapsula dvakrát denne.
Vedľajšie účinky: Príjem DMF najčastejšie spôsobuje svrbenie, pocit tepla alebo „návaly tepla“ (náhle sčervenanie pokožky s pocitom tepla), gastrointestinálne ťažkosti (ako je hnačka, nevoľnosť, bolesť brucha alebo) a nedostatok lymfocytov (lymfopénia). Zníženie týchto dôležitých imunitných buniek spôsobuje, že ľudia sú náchylnejší na infekcie.
Veľmi zriedkavo to môže byť takzvaná progresívna multifokálna leukoencefalopatia (PML): Do konca roku 2020 sa u jedenástich pacientov s roztrúsenou sklerózou, ktorí podstupovali liečbu DMF, vyvinulo toto život ohrozujúce vírusové ochorenie mozgu. PML je spôsobený vírusom JC a má zlú prognózu. Riziko kontrahovania existuje, ak je imunitný systém oslabený. Príčinou môžu byť lieky (napríklad DMF) alebo choroby ako rakovina alebo AIDS.
U pacientov, ktorí užívajú dimetylfumarát, je tiež väčšia pravdepodobnosť vzniku herpes zoster. Existuje tiež zvýšené riziko proteinúrie - zvýšené vylučovanie bielkovín močom.
Teriflunomid
Teriflunomid má imunosupresívny účinok. Inhibuje tvorbu enzýmu, ktorý je dôležitý pre proliferáciu buniek - to znamená rýchly rast buniek - najmä v lymfocytoch. Tieto biele krvinky sa podieľajú na abnormálnych imunitných reakciách pri roztrúsenej skleróze.
Pacienti s MS užívajú teriflunomid vo forme tablety raz denne.
Vedľajšie účinky: Teriflunomid veľmi často spôsobuje zvýšenie niektorých hodnôt pečene (transaminázy, vrátane predovšetkým ALT), bolesti hlavy, rednutie vlasov, hnačku a nevoľnosť.
Typickými účinkami terapie teriflunomidom je pokles počtu bielych krviniek o približne 15 percent a počtu krvných doštičiek až o 10 percent. Okrem toho sa ďalšie zmeny krvného obrazu vyskytujú ako časté vedľajšie účinky (nedostatok neutrofilov, anémia). Časté sú aj infekcie, ako sú horné dýchacie cesty alebo opary.
S teriflunomidom sa občas vyvinú poruchy periférnych nervov (periférne neuropatie), ako je syndróm karpálneho tunela.
Fingolimod
Fingolimod je takzvaný modulátor receptora S1P: znižuje počet lymfocytov v krvi blokovaním špeciálneho receptora (receptor sfingozín-1-fosfátu). Výsledkom je, že sa menej lymfocytov môže dostať z lymfatických uzlín do krvi a tým ďalej do centrálneho nervového systému, kde sa podieľajú na chorobnom procese pri skleróze multiplex.
Účinná látka sa užíva ako kapsula jedenkrát denne.
Vedľajšie účinky: Vzhľadom na opísaný mechanizmus účinku je typickým terapeutickým účinkom nedostatok lymfocytov (lymfopénia).
K najzávažnejším vedľajším účinkom patria poruchy vedenia srdca, ktoré sa môžu prejaviť ako AV blokáda. Preto musia pacienti užiť prvú kapsulu fingolimodu pod dohľadom EKG. To platí aj vtedy, ak niekto prerušil používanie fingolimodu na viac ako mesiac a teraz chce opäť pokračovať.
Infekcie pod fingolimodom môžu byť tiež závažné: veľmi časté sú chrípkové a sínusové infekcie, časté sú bronchitída, otrubové plesne (forma kožných húb) a herpetické infekcie. Niekedy sa pozoruje aj kryptokokóza (plesňová infekcia), ako je meningitída spôsobená kryptokokom.
Rovnako ako u dimetylfumarátu bolo zaznamenaných aj niekoľko prípadov ochorenia mozgu súvisiaceho s vírusom JC s fingolimodom, tj. Progresívnej multifokálnej leukoencefalopatie (40 prípadov do konca augusta 2020 u viac ako 307 000 pacientov s MS liečených fingolimodom).
Makulárny edém je závažným, ale príležitostným vedľajším účinkom fingolimodu. Táto očná choroba môže viesť k oslepnutiu, ak sa nelieči.
Ďalším nežiaducim účinkom fingolimodovej terapie je zvýšené riziko niektorých rakovinotvorných nádorov: Napríklad pri fingolimode sa často vyvíja rakovina bazálnych buniek (forma rakoviny bielej kože) a príležitostne rakovina kože čiernej farby (malígny melanóm).
Častým vedľajším účinkom je tiež zvýšenie hladiny pečeňových enzýmov - niekedy je znakom relevantného poškodenia pečene.
Okrem toho u fingolimodu existovali jednotlivé prípady syndrómu zadnej reverzibilnej encefalopatie (neurologické ochorenie s opuchom mozgu), hemofagocytárny syndróm (ochorenie s nekontrolovanou nadmernou imunitnou reakciou) a atypické kurzy roztrúsenej sklerózy.
Siponimod
Rovnako ako fingolimod, siponimod je modulátor receptora sfingozín-1-fosfátu (modulátor receptora S1P), ktorý získal schválenie na liečbu MS (ale iba na liečbu aktívnej sekundárnej progresívnej MS-pozri nižšie).
Siponimod sa užíva denne vo forme tabliet.
Pred začatím terapie je potrebné genetické vyšetrenie pacienta. Stanovujú sa genetické faktory, ktoré ovplyvňujú metabolizmus účinnej látky v tele. Výsledky vyšetrenia sa použijú na rozhodnutie, ako sa siponimod dávkuje alebo či sa môže vôbec podávať.
Vedľajšie účinky: U siponimodu sa významne nelíšia od tých, ktoré majú fingolimod (srdcové vedľajšie účinky ako AV blokáda, makulárny edém, potenciálne zvýšené riziko infekcie atď.).
Ozanimod
Ozanimod je ďalší modulátor receptora S1P, ktorý možno použiť na liečbu MS. Užíva sa ako kapsula jedenkrát denne.
Vedľajšie účinky: Vedľajšie účinky sú opäť vo všeobecnosti rovnaké ako pri fingolimode. Niektoré nežiaduce účinky sú však pri ozanimode menej časté. Okrem abnormálne zvýšených pečeňových enzýmov sem patria napríklad aj AV blokády. Preto, na rozdiel od fingolimodu, prvú dávku ozanimodu musí u pacientov s MS s určitými srdcovými chorobami sledovať iba lekár.
Ponesimod
V máji 2021 bol schválený štvrtý modulátor receptora S1P na použitie pri terapii sklerózy multiplex v EÚ: ponesimod. Rovnako ako ostatní zástupcovia tejto triedy aktívnych zložiek sa užíva jedenkrát denne.
Vedľajšie účinky: Medzi najčastejšie vedľajšie účinky patria infekcie horných dýchacích ciest, zvýšené pečeňové enzýmy a vysoký krvný tlak. Medzi ďalšie nežiaduce účinky patria infekcie močových ciest a dýchavičnosť (dyspnoe).
Kladribín
Kladribín je imunosupresívum, ktoré bolo prvýkrát vyvinuté (ako injekčný roztok) na liečbu typu rakoviny krvi (vlasatobunková leukémia). Pred niekoľkými rokmi bol schválený na liečbu sklerózy multiplex. Účinná látka rôznymi mechanizmami spôsobuje hlavne bunkovú smrť (apoptózu) v lymfocytoch.
Terapia kladribínom na roztrúsenú sklerózu pozostáva z dvoch terapeutických cyklov, ktoré trvajú dva roky. Existujú dve krátkodobé fázy príjmu za rok: V dvoch po sebe nasledujúcich mesiacoch pacient užíva jednu alebo dve tablety kladribínu po štyri až päť dní.
Vedľajšie účinky: veľmi často liečba tabletami kladribínu spôsobuje nedostatok lymfocytov (lymfopénia). Často sa vyvíja znížený počet neutrofilov. Častejšie je tiež pásový opar, najmä v súvislosti s nedostatkom lymfocytov.
V štúdiách na pacientoch s SM užívajúcich kladribín sa závažnejšie infekcie vyskytovali častejšie ako v skupine s placebom (porovnávací pacienti, ktorí namiesto kladribínu dostávali placebo = zdanlivý liek). V individuálnych prípadoch viedli tieto infekcie k smrti (asi každý tretí pacient s tuberkulózou).
Klinické štúdie a dlhodobé sledovanie pacientov na terapii kladribínom navyše zistili, že u týchto pacientov je väčšia pravdepodobnosť vzniku rakovinotvorných nádorov ako u pacientov liečených placebom.
Natalizumab
Geneticky upravená protilátka natalizumab blokuje špeciálny proteín na povrchu buniek, najmä v lymfocytoch. Výsledkom je, že imunitné bunky už nemôžu migrovať do centrálneho nervového systému a spúšťať tam zápaly typické pre sklerózu multiplex.
Natalizumab sa zvyčajne podáva vo forme infúzie každé štyri týždne.
Vedľajšie účinky: Najčastejšími vedľajšími účinkami sú infekcie močových ciest, nazofaryngitída, bolesti hlavy, závraty, nevoľnosť, únava (nadmerné vyčerpanie) a bolesti kĺbov. Často sa vyvíja žihľavka (urtikária), vracanie a horúčka. Občas sa pozorujú závažné alergické reakcie na liek.
Osobitnú pozornosť treba venovať riziku vzniku progresívnej multifokálnej leukoencefalopatie (PML). Do konca augusta 2020 bolo u pacientov užívajúcich natalizumab zaregistrovaných viac ako 800 prípadov tohto nebezpečného vírusového ochorenia mozgu. Preto je používanie tejto účinnej látky starostlivo zvážené a pozorne sledované.
Ďalšou zriedkavou infekčnou komplikáciou, ktorá môže vyplynúť z liečby natalizumabom, sú infekcie súvisiace s vírusom herpes.
Ocrelizumab
Ocrelizumab je tiež geneticky upravená protilátka a patrí medzi takzvané anti-CD20 protilátky: Viaže sa na určitý povrchový proteín (CD20) B lymfocytov, čo vedie k ich rozpusteniu. B-lymfocyty sa podieľajú na poškodení nervových plášťov (myelínových pošvách) a procesoch nervových buniek pri roztrúsenej skleróze.
Používa sa vo forme infúzií. Terapia sa začína dvoma infúziami 300 mg ocrelizumabu každých 14 dní. Potom budú pacienti s SM dostávať 600 mg infúziu každých šesť mesiacov.
Vedľajšie účinky: Najčastejšími vedľajšími účinkami sú reakcie na infúziu (napr. Svrbenie, vyrážka, nevoľnosť, vracanie, bolesť hlavy, horúčka, zimnica, mierne zvýšenie alebo zníženie krvného tlaku). Obvykle sú mierne.
U pacientov, ktorí nedávno prešli na ocrelizumab, bolo pozorovaných niekoľko prípadov progresívnej multifokálnej leukoencefalopatie (PML). Väčšina z nich bola predtým liečená natalizumabom (pozri vyššie).
V zásade treba počas liečby anti-CD-20 protilátkami dbať na oportúnne infekcie (= infekcie, ktoré sa vyskytujú v dôsledku narušeného imunitného systému) a reaktiváciu vírusov hepatitídy B po vyliečení infekcie.
Ofatumumab
Ofatumumab je ďalšou anti-CD20 protilátkou. Pacienti s roztrúsenou sklerózou si môžu podať účinnú látku pod kožu pomocou naplneného pera. Terapia sa začína tromi injekciami so sedemdňovým odstupom. Po týždňovej prestávke nasleduje ďalšia injekcia a potom ďalšia injekcia každé štyri týždne.
Vedľajšie účinky: Medzi najčastejšie vedľajšie účinky ofatumumabu patria infekcie horných dýchacích ciest, infekcie močových ciest, lokálne reakcie v mieste vpichu (sčervenanie, bolesť, svrbenie, opuch) a reakcie súvisiace s injekciou do celého tela (horúčka, bolesť hlavy, bolesť svalov) , zimnica, únava).
Ako je uvedené vyššie, pri všetkých anti-CD20 protilátkach existuje všeobecné riziko, že dôjde k oportúnnym infekciám alebo že sa uzdravená infekcia hepatitídou B opäť rozšíri.
Rituximab
Rituximab je tiež anti -CD20 protilátka a niekedy sa používa aj pri liečbe roztrúsenej sklerózy - nie je však schválený pre túto oblasť použitia (ani v EÚ, ani vo Švajčiarsku), preto sa tu používa „off label“.
Viac informácií o použití, vedľajších účinkoch a interakciách rituximabu nájdete tu.
Alemtuzumab
Alemtuzumab je ďalšou geneticky upravenou protilátkou, ktorá je zameraná proti špecifickému povrchovému proteínu (CD52) lymfocytov. Väzbou na tento proteín spúšťa rozklad imunitných buniek.
Účinná látka sa podáva vo forme infúzie - v prvom roku päť po sebe nasledujúcich dní a o rok neskôr tri po sebe nasledujúce dni. Ak je to potrebné, alemtuzumab sa môže podať aj tretí a štvrtýkrát počas troch po sebe nasledujúcich dní, s odstupom najmenej 12 mesiacov od predchádzajúceho podania. Celkovo sú možné maximálne štyri terapeutické cykly.
Vedľajšie účinky: Alemtuzumab veľmi často spôsobuje reakcie na infúziu (bolesti hlavy, kožné reakcie, horúčku, vracanie atď.), Infekcie (napr. Herpetickými vírusmi) a autoimunitné ochorenia štítnej žľazy. Častým vedľajším účinkom je ITP (idiopatická trombocytopenická purpura), zriedkavé autoimunitné ochorenie. U pacientov s roztrúsenou sklerózou sa počas terapie príležitostne vyskytnú poruchy bieleho a červeného krvného obrazu. Autoimunitné ochorenie obličiek je zriedkavé.
Keď sa objavili nové, niekedy závažné vedľajšie účinky, používanie alemtuzumabu bolo obmedzené a bolo spojené s určitými preventívnymi opatreniami. Tieto vedľajšie účinky sú nové imunitne sprostredkované ochorenia (ako je autoimunitná hepatitída, hemofília A) a akútne kardiovaskulárne vedľajšie účinky (ako je srdcový záchvat, mŕtvica, pľúcne krvácanie), ktoré sa doteraz vyskytovali hlavne jeden až tri dni po infúzii alemtuzumabu.
Iné imunoterapeutické činidlá
>> Azatioprin: Toto imunosupresívum je schválené na liečbu rôznych chorôb - v EÚ (ale nie vo Švajčiarsku), okrem iného aj na liečbu roztrúsenej sklerózy. Vzhľadom na zlú situáciu v štúdii by sa však mal používať iba vo výnimočných prípadoch - napríklad ak pacient s SM trpí aj chorobou, ktorú je možné dobre liečiť azatioprínom (napr. Crohnova choroba). Viac informácií o účinkoch, použití a vedľajších účinkoch azatioprinu si môžete prečítať tu.
>> Mitoxantrón: Tento liek, ktorý má imunosupresívny účinok, je schválený v EÚ a vo Švajčiarsku na liečbu roztrúsenej sklerózy. Vzhľadom na zlú študijnú situáciu a vysokú toxicitu by sa mal podávať ako rezervný liek iba vo výnimočných prípadoch. Medzi jeho najzávažnejšie vedľajšie účinky patrí poškodenie srdca a zvýšené riziko rakoviny krvi (leukémie).
>> Metotrexát: Účinná látka sa používa v nízkych dávkach ako protizápalový a imunosupresívny prostriedok pri rôznych ochoreniach. Nie je však schválený na liečbu sklerózy multiplex. Pri MS sa však metotrexát podáva zriedkavo. Vzhľadom na nedostatočné dôkazy o účinnosti a nedostatok schválenia sa to odporúča iba pre pacientov s MS, ktorí tiež trpia ochorením, ktoré si vyžaduje liečbu metotrexátom. Viac o tejto účinnej látke si môžete prečítať tu.
>> Cyklofosfamid: Toto imunosupresívum sa používa aj v zriedkavých prípadoch pri roztrúsenej skleróze, aj keď na to nie je schválený a jeho účinnosť pri tejto chorobe nebola dostatočne preukázaná. Platí tu to isté ako pre metotrexát: Cyklofosfamid by sa mal podávať iba pacientom s MS, ktorí majú dve ochorenia, ktoré je potrebné liečiť touto účinnou látkou. Viac informácií o cyklofosfamide nájdete tu.
Imunoterapia pre primárnu progresívnu MS (PPMS)
Doteraz bol na liečbu primárne progresívnej sklerózy multiplex schválený iba jeden liek - ocrelizumab. Podľa súčasného usmernenia je možné použiť aj rituximab, aj keď nie je schválený na sklerózu multiplex vôbec. Tu sa používa v „použití mimo označenie“ (= mimo jeho schválenia).
U starších pacientov účinnosť týchto dvoch anti-CD20 protilátok klesá, pričom sa zvyšuje miera komplikácií. Podľa usmernenia by preto použitie ocrelizumabu alebo rituximabu malo byť veľmi starostlivo zvážené u pacientov s PPMS vo veku 50 rokov a starších - najmä ak magnetická rezonancia neodhalí žiadnu zápalovú aktivitu v centrálnom nervovom systéme.
V individuálnych prípadoch sa však dá o imunoterapiu pokúsiť aj v tejto vekovej skupine (obmedzená na dva roky), ak sa stupeň postihnutia u pacienta rýchlo zvyšuje a hrozí stratou nezávislosti.
Imunoterapia pre sekundárnu progresívnu MS (SPMS)
Účinné imunoterapeutické činidlá sú v súčasnej dobe dostupné iba pre aktívny SPMS - t.j. pre sekundárne progresívnu MS s relapsmi alebo novým zápalovým poškodením nervov pri MRI. Podľa usmernenia je u postihnutých pacientov možné zvážiť siponimod, beta-interferóny, kladribín a anti-CD20 protilátky ocrelizumab a rituximab. Argumenty v prospech imunoterapie týmito účinnými látkami sú napríklad mladý vek, krátke trvanie ochorenia a nízky stupeň postihnutia.
Mitoxantrón sa má podávať iba vo výnimočných prípadoch s aktívnym SPMS, pretože táto účinná látka môže spôsobiť značné vedľajšie účinky (pozri vyššie).
Imunoterapia by v zásade nemala začínať u neliečených pacientov s neaktívnym SPMS. Ošetrenie jednou z anti-CD20 protilátok je možné pokúsiť sa v individuálnych prípadoch iba vtedy, ak sa postihnutie rýchlo zvyšuje a existuje riziko straty nezávislosti (pôvodne obmedzené na dva roky). Neexistuje žiadny dôkaz, že takáto liečba pomáha, ale pre takýchto pacientov neexistuje žiadna iná možnosť liečby.
Imunoterapia pre klinicky izolovaný syndróm (HIS)
Pacienti, u ktorých sa prvýkrát vyskytne vzplanutie s príznakmi sklerózy multiplex bez splnenia všetkých diagnostických kritérií pre SM, by mali dostať imunoterapiu. Doteraz však bolo na liečbu takéhoto klinicky izolovaného syndrómu (HIS) schválených iba niekoľko beta interferónov a glatirameracetátu.
Ak je to potrebné - s dôkladným monitorovaním pacienta - možno ešte počkať s imunoterapiou na JEHO, ak je možné predpokladať mierny priebeh (napríklad preto, že symptómy relapsu sú len mierne výrazné).
Trvanie imunoterapie
Kedy je alebo má byť ukončená imunoterapia pri skleróze multiplex, ešte nebolo v štúdiách dostatočne preskúmané.Predpokladá sa však, že aktivita zápalového ochorenia má tendenciu klesať s pribúdajúcim vekom alebo trvaním ochorenia - účinok imunoterapie sa v dôsledku toho znižuje. Riziko vedľajších účinkov pri mnohých imunoterapeutických látkach je navyše vyššie, čím je pacient starší.
Lekár a pacient sa preto v určitých prípadoch môžu spoločne po určitom čase spoločne rozhodnúť, že sa pokúsia prerušiť imunoterapiu. O takomto prerušení terapie je možné uvažovať po najmenej piatich rokoch podávania beta interferónov alebo glatirameracetátu, napríklad ak pacient vykazoval iba nízku aktivitu ochorenia (napr. Málo relapsov, nízku zápalovú aktivitu v rámci MRI) a žiadnu aktivitu ochorenia počas prišla terapia.
U niektorých ďalších imunoterapeutických liekov, ako je natalizumab, fingolimod alebo ocrelizumab - ak pacienti nevykazujú žiadnu chorobnú aktivitu - o prerušení terapie by sa malo rozhodnúť individuálne. Na túto otázku neexistujú žiadne štúdie.
Trvanie terapie je od začiatku pre alemtuzumab (max. Štyri terapeutické cykly) a kladribín (max. Dva terapeutické cykly) od začiatku obmedzené. Ak pacienti po ukončení takejto liečby nevykazujú žiadnu aktivitu ochorenia, na začiatku sa nemajú podávať žiadne iné imunoterapeutiká. Odporúčajú sa však pravidelné kontroly.
Iné terapie
Pred niekoľkými desaťročiami prišli vedci s myšlienkou, že roztrúsenú sklerózu autoimunitných chorôb je možné liečiť „reštartovaním“ imunitného systému autológnou terapiou kmeňových buniek (autológna transplantácia hematopoetických kmeňových buniek, aHSCT). Zjednodušene povedané, terapia funguje nasledovne:
Krvné kmeňové bunky sa získavajú z tela pacienta s MS - kmeňové bunky, ktoré produkujú rôzne krvné bunky (vrátane lymfocytov). Potom sa imunitný systém pacienta zničí pomocou liekov (napríklad tých, ktoré sa používajú pri chemoterapii rakoviny). Potom pacient dostane kmeňové bunky, ktoré predtým odstránil, infúziou. Tieto potom vytvoria nový krvotvorný systém - a s ním aj nový bunkový imunitný systém.
AHSCT je údajne obzvlášť užitočný pri relapsu roztrúsenej sklerózy s vysokou aktivitou ochorenia. Po celom svete, vrátane Nemecka, v súčasnosti prebieha niekoľko štúdií o transplantácii autológnych kmeňových buniek pri skleróze multiplex.
V Nemecku, Rakúsku a niektorých ďalších krajinách EÚ aHSCT v súčasnosti nie je schválená na liečbu MS, ale je v niektorých iných krajinách (napr. Švédsko). Vo Švajčiarsku získala aHSCT schválenie pre terapiu MS v roku 2018 za určitých podmienok.
V prípade sklerózy multiplex sa spravidla odporúča vyvážená strava (zatiaľ neexistujú dôkazy o pozitívnom účinku určitých diétnych foriem). Pacienti by si tiež mali byť vedomí negatívnych účinkov nadváhy a fajčenia.
U pacientov s roztrúsenou sklerózou by mal byť dokázaný nedostatok vitamínu D kompenzovaný napríklad doplnkom vitamínu D. Užívanie takéhoto prípravku je možné zvážiť aj vtedy, ak neexistuje nedostatok vitamínu D. Pacientom by však malo byť zrejmé, že príjem vitamínu D zatiaľ nemal pozitívny vplyv na priebeh sklerózy multiplex.
Odborníci neodporúčajú extrémne vysoké dávky prípravkov vitamínu D (terapia ultra vysokými dávkami vitamínu D), pretože nie je možné vylúčiť zdravotné riziká.
Roztrúsená skleróza: symptomatická terapia
Roztrúsená skleróza môže spôsobiť celý rad symptómov (zhoršená funkcia močového mechúra, únava, svalové kŕče atď.). Cielené opatrenia pomáhajú zmierniť tieto sťažnosti a tým zlepšiť kvalitu života postihnutých. Symptomatická terapia je preto nepostrádateľnou súčasťou terapie roztrúsenej sklerózy. Okrem liekov obsahuje aj neliečivé opatrenia (fyzioterapia, pracovná terapia, logopédia, psychoterapia a i.). Tu je niekoľko príkladov:
fyzická terapia
Fyzioterapia so svojou širokou škálou techník a metód môže pomôcť proti rôznym symptómom SM, napríklad v nasledujúcich prípadoch:
Spasticita - patologicky napäté, stuhnuté, stiesnené svaly, ktoré sú často bolestivé - sú bežným príznakom sklerózy multiplex. Proti tomu môže pomôcť pravidelná fyzioterapia. Je teda ústredným prvkom neliečivej liečby spasticity (okrem vyhýbania sa faktorom, ktoré spasticitu vyvolávajú).
Pacienti s poruchami pohybovej koordinácie (ataxie) majú prospech aj z pravidelnej fyzioterapie. Cieľom je podporiť koordináciu, napríklad prostredníctvom koordinačného tréningu chôdze / vstávania.
Ak roztrúsená skleróza spôsobuje poruchy črevných funkcií (chronická zápcha a / alebo fekálna inkontinencia), je možné okrem iných neliekových metód vyskúšať fyzioterapiu vrátane tréningu panvového dna.
Pacienti s SM majú často zmysel pravidelne vykonávať rôzne cvičenia, ktoré cvičia so svojim fyzioterapeutom doma (napr. Tréning panvového dna alebo cvičenia proti svalovým kŕčom). Terapeut poskytuje vhodné pokyny pre nezávislé školenie.
Pracovná terapia
Ergoterapia si kladie za cieľ umožniť pacientom so sklerózou multiplex zvládnuť každodenný život bez vonkajšej pomoci a zostať tak dlho nezávislí. Všetky cvičenia vychádzajú z potrieb pacienta v každodennom živote.
Napríklad pracovná terapia - okrem fyzioterapie - sa odporúča pri zhoršenej pohybovej koordinácii (ataxia) a mimovoľnom, rytmickom chvení (chvenie). S pomocou terapeuta môžu pacienti okrem iného cvičiť bežné, energeticky úsporné pohyby a trénovať ich tak, aby konkrétne uchopovali predmety (napríklad pohár). Pri existujúcom hendikepe sa pacienti naučia s ním zaobchádzať a prejsť na „náhradné pohyby“.
V prípade potreby terapeuti vyskúšajú a naučia svojich pacientov používať pomôcky, ako sú chodítka alebo závažia na zápästie (na chvenie rúk).
Ergoterapia zvyčajne nemôže zvrátiť poškodenie tela a mozgu. Pomáha však postihnutým zostať nezávislými čo najdlhšie. Na to potrebujú ľudia s SM trpezlivosť a prax - s terapeutom aj bez neho.
Lieky na symptómy
V prípade potreby je možné na zmiernenie rôznych symptómov SM použiť aj lieky - spravidla okrem neliekových opatrení. Niekoľko príkladov:
- Antispastické lieky (ako je baklofén, tizanidín) proti spasticite
- Fampridín pri poruchách chôdze
- Anticholinergiká (napr. Trospiumchlorid, tolterodín, oxybutinín) na hyperaktívny močový mechúr
- Desmopresín proti nutkaniu močiť v noci (noktúria) / časté močenie s väčšinou iba malým množstvom moču (pollakiúria)
- Analgetiká (lieky zmierňujúce bolesť), napr. Na bolesti hlavy, nervov
- Inhibítory PDE-5 (ako je sildenafil) na liečbu erektilnej dysfunkcie (erektilnej dysfunkcie)
- Antidepresíva (najmä SSRI = selektívne inhibítory spätného vychytávania serotonínu) na depresívnu náladu
Roztrúsená skleróza: rehabilitácia
Zatiaľ čo symptomatická terapia má za cieľ zlepšiť jednotlivé symptómy roztrúsenej sklerózy, rehabilitácia je o viac - konkrétne o tom, že pacienti s MS sa môžu opäť lepšie podieľať na každodennom živote.
Za týmto účelom sa napríklad pokúša odstrániť alebo aspoň zlepšiť existujúce poruchy každodenných činností (napríklad pri chôdzi, obliekaní, osobnej hygiene). Človek sa chce vyhnúť hroziacim poruchám (napr. V práci). Cieľom rehabilitácie pri roztrúsenej skleróze je okrem toho podpora nezávislosti a mobility pacientov a udržanie alebo zlepšenie ich sociálnej integrácie (v rodine, sociálnom prostredí a v práci).
Pacientom s MS by preto mala byť ponúknutá rehabilitácia v nasledujúcich situáciách:
- v prípade pretrvávajúceho, funkčne významného poškodenia po útoku MS
- ak v priebehu choroby hrozí strata dôležitých funkcií a / alebo nezávislosti a / alebo značné zvýšenie fyzických alebo psychosomatických funkčných porúch
- ak hrozí strata sociálnej a / alebo profesionálnej integrácie
- v prípade funkčne menej postihnutých ľudí s cieľom podporiť zvládanie choroby a štruktúrovane informovať pacienta o pozadí choroby, potrebných terapiách a prípadných svojpomocných opatreniach (psychoedukácia)
- u pacientov s ťažkým zdravotným postihnutím s jasne definovanými terapeutickými cieľmi a potrebou interdisciplinárneho prístupu
Viactýždňové a multimodálne
Aby bolo možné dosiahnuť tieto ciele, je potrebná multimodálna rehabilitácia trvajúca niekoľko týždňov. „Multimodálny“ znamená, že rehabilitačný program sa skladá z rôznych komponentov - individuálne prispôsobených každému pacientovi s SM. Bežnými stavebnými kameňmi rehabilitácie MS sú napríklad:
- fyzická terapia
- Pracovná terapia
- Pohybové a tréningové terapie
- Logopédia
- Techniky manažmentu chorôb
- aktivácia terapeutickej starostlivosti na podporu všeobecných zručností
- Školenie a informácie (o chorobe, terapiách atď.)
Ambulantne alebo hospitalizovane
Rehabilitácia SM je v zásade možná ambulantne alebo hospitalizovane vo vhodných rehabilitačných zariadeniach. Rozhodujúci v každom jednotlivom prípade je rozsah existujúcich poškodení a individuálne rehabilitačné ciele.
Každý, kto je dostatočne mobilný a má len malé funkčné obmedzenia, môže dostávať pravidelnú funkčnú terapiu ambulantne. Naopak hospitalizovaná rehabilitácia sa odporúča u pacientov so sklerózou multiplex so stredne ťažkým až ťažkým poškodením (najmä s obmedzenou pohyblivosťou).
Niekedy je užitočná aj liečba na špecializovanej klinike sklerózy multiplex, kde sa vykonáva aj intenzívna multimodálna terapia (komplexná liečba MS). To je prípad komplexných symptómov a / alebo sprievodných chorôb, ktoré je potrebné včas lekársky objasniť a / alebo vyžadujú ďalšie liečebné opatrenia (napr. Podanie liekov, ako je baklofén, priamo do miechového kanála = intratekálne).
Roztrúsená skleróza: komplementárne a alternatívne liečebné metódy
„Doplnkové“ a „alternatívne“ liečebné metódy nie sú jasne definované pojmy. Všeobecne sa na ne pozerá ako na doplnok (komplementárny postup) alebo alternatívu (alternatívny postup) ku konvenčnej (konvenčnej lekárskej) liečbe choroby.
Doplnkové a alternatívne liečebné metódy často vzbudzujú osobitný záujem u ľudí s chronickými ochoreniami, ako je skleróza multiplex. Homeopatia, bylinná medicína (fytoterapia), akupunktúra - mnohí pacienti s SM majú veľké nádeje na tieto a ďalšie postupy.
Účinnosť komplementárnych a alternatívnych liečebných metód (všeobecne alebo pri roztrúsenej skleróze) spravidla nebola vedecky dokázaná. Niektoré metódy môžu zahŕňať aj riziká.
Pacienti s roztrúsenou sklerózou by preto mali vždy najskôr prediskutovať so svojim ošetrujúcim lekárom, ak chcú okrem bežnej liečby roztrúsenej sklerózy použiť aj iné liečebné metódy (t. J. Komplementárne metódy). Nahradiť tradičnú lekársku liečbu alternatívnymi liečebnými metódami sa však neodporúča.
V nasledujúcej tabuľke nájdete výber alternatívnych / doplnkových postupov, ktoré sa používajú pri roztrúsenej skleróze:
|
metóda |
úsudok |
|
akupunktúra |
Veľmi často sa používa ako doplnok (doplnkovej) terapie k liečbe MS. Užitočné môže byť napríklad pokúsiť sa ho použiť na zmiernenie bolesti. |
|
Akupresúra |
Tu platí to isté, čo pre akupunktúru. |
|
Odstránenie amalgámu |
Ortuť vytekajúca z výplní sa údajne podieľa na vývoji SM. Neexistujú na to žiadne vedecké dôkazy. |
|
Niektoré druhy výživy / diéty |
Doposiaľ sa nepreukázala žiadna forma výživy alebo diéty, ktorá by pozitívne vplývala na priebeh alebo príznaky SM. Odborníci spravidla odporúčajú pestrú a vyváženú stravu s množstvom čerstvej zeleniny, ovocia, rýb a nenasýtených mastných kyselín, ale s malým množstvom mäsa a tukov. |
|
Liečba včelím jedom (apiterapia) |
Včelí jed údajne v tele spúšťa protizápalové procesy. Neexistuje však žiadny vedecký dôkaz účinnosti v členských štátoch. Existuje tiež riziko závažných alergických reakcií. Preto je považovaný za nebezpečný a neodporúča sa! |
|
Kombinácia enzýmov / enzýmová terapia |
Mali by sa odbúrať imunitné komplexy spôsobujúce choroby. Rozsiahla štúdia však nedokázala účinnosť v MS. |
|
Terapia čerstvými bunkami |
Riziko závažných alergií (vrátane obehového zlyhania) a riziko infekcie. Preto je považovaný za nebezpečný a neodporúča sa! |
|
homeopatia |
Podľa niektorých pacientov s SM to zlepšuje symptómy, ako sú závraty, problémy s močovým mechúrom a črevami, problémy s koncentráciou, nedostatok odolnosti a celková pohoda. |
|
Posilnenie imunity (posilnenie imunitnej reakcie) |
Existuje riziko infekcie, alergie a riziko MS sa zhoršuje. Je to teda nebezpečné a neodporúča sa! |
|
Terapia intratekálnymi kmeňovými bunkami |
Injekcia vlastných kmeňových buniek pacienta do miechového kanála. Nesie riziko závažných až smrteľných vedľajších účinkov. Je to teda nebezpečné a neodporúča sa! |
|
Hadí jed |
Hrozí silná alergia. Preto je považovaný za nebezpečný a neodporúča sa! |
|
Implantácia mozgu ošípaných v brušnej stene |
Môže zhoršiť MS, spôsobiť vážne alergické reakcie a spôsobiť smrť. Je to teda nebezpečné a neodporúča sa! |
|
Tai Chi |
Cvičenie pomaly a úmyselne môže mať pozitívny vplyv na niektoré symptómy SM, napríklad na narušenú pohybovú koordináciu (ataxia). |
|
Čchi -kung |
Súčasť tradičnej čínskej medicíny (TCM). Cvičenia majú relaxačný a stresový účinok, ktorý môže terapia MS podporiť. |
|
Kyslíková pretlaková terapia (hyperbarický kyslík) |
Údajne zastavuje progresiu SM, ale to sa v štúdiách nepreukázalo. |
|
kadidlo |
Protizápalový účinok. Dobré výsledky napríklad pri zápalových ochoreniach čriev a reumatoidnej artritíde. Neexistujú však žiadne štúdie o jeho účinnosti v MS. |
|
jóga |
Rôzne cvičenia (napr. Na pohyb, koordináciu, relaxáciu) môžu mať pozitívny vplyv na symptómy ako spasticita a únava. |
Roztrúsená skleróza: prognóza
Strach, že mnoho ľudí s SM skôr alebo neskôr nevyhnutne skončí na invalidnom vozíku, neplatí. Vďaka zdokonaleným terapiám má dnes roztrúsená skleróza u mnohých pacientov priaznivejší priebeh ako v predchádzajúcich rokoch.
Ako bude v jednotlivých prípadoch vyzerať prognóza sklerózy multiplex, sa nedá predpovedať. Existujú však určité náznaky. Nasledujúce faktory napríklad hovoria o dosť nepriaznivom priebehu choroby:
- mužské pohlavie
- neskorší nástup choroby
- Nástup choroby s mnohými príznakmi
- včasné motorické symptómy (napr. ataxia), cerebelárne symptómy (ako je úmyselný chvenie) alebo príznaky zvierača (príznaky zvierača, ako je inkontinencia moču)
- neúplné vyriešenie symptómov relapsu
- vysoká frekvencia ťahu
Jedna vec je istá: Priebeh ochorenia možno pozitívne ovplyvniť, ak sa pacientovi dostane profesionálnej a dôslednej liečby a podpory jeho sociálneho prostredia. Spolupráca pacienta pri rôznych terapeutických opatreniach je rovnako dôležitá. Vyžaduje sa však cit pre proporcie: Ak sú pacienti s roztrúsenou sklerózou príliš ambiciózni a chcú „príliš“, ich obmedzená sila sa opotrebováva a zásoby energie sa predčasne vyčerpávajú.
Ďalšie informácie
Svojpomocné skupiny:
Nemecká spoločnosť pre sklerózu multiplex:
https://www.dmsg.de/multiple-sklerose-infos/faq/wie-finde-ich-eine-selbsthilfegruppe/
Rakúska spoločnosť pre sklerózu multiplex:
https://www.msges.at/adressen-links-multiple-sklerose/ms-selbsthilfegruppen-in-oesterreich/
Švajčiarska spoločnosť pre sklerózu multiplex:
https://www.multiplesklerose.ch/de/unsere-angebote/selbsthilfegruppen/
Odporúčanie knihy:
Julia Hubinger: Všetko ako vždy, nič ako obvykle: Môj takmer normálny život so sklerózou multiplex, Eden Books, 2017
Tagy: starostlivosť o nohy starostlivosť o kožu zdravé nohy



.jpg)